É necessária uma assinatura da JoVE para visualizar este conteúdo. Faça login ou comece sua avaliação gratuita.
Method Article
Lavagem nasolacrimal como tratamento para a síndrome da sopa tóxica da superfície ocular
Neste Artigo
Resumo
OSTSS leva a mediadores inflamatórios agrupados no filme lacrimal, causando sintomas como epífora e desconforto. Aqui, apresentamos um caso em que a lavagem nasolacrimal terapêutica a cada 2 meses resolveu a epífora e o prurido, sugerindo sua eficácia como intervenção terapêutica para OSTSS. Além disso, relatamos melhorias subjetivas nos sintomas em 3 pacientes adicionais.
Resumo
A síndrome da sopa tóxica da superfície ocular (OSTSS) é caracterizada pela drenagem lacrimal inadequada através do sistema de ductos nasolacrimais, levando ao acúmulo de mediadores inflamatórios no filme lacrimal. Essa condição pode resultar em ceratoconjuntivite tóxica, com sintomas como hiperemia conjuntival, coceira, desconforto e epífora. A dilatação e a irrigação são procedimentos diagnósticos comuns tanto na optometria quanto na oftalmologia, utilizados para avaliar a obstrução do ducto nasolacrimal em casos de epífora. Essa técnica envolve a injeção de soro fisiológico no sistema ductal nasolacrimal através do puncta, seguida da avaliação do refluxo, que indica obstrução. Embora pretenda ser diagnóstico, muitos pacientes relatam melhorias significativas na epífora e no conforto ocular após o procedimento. Neste artigo, apresentamos um estudo de caso em que um paciente alcançou resolução completa da epífora e coceira após lavagem nasolacrimal terapêutica realizada a cada 2 meses. Melhorias subjetivas nos sintomas em 3 pacientes adicionais também são relatadas. Propomos a lavagem nasolacrimal não apenas como uma ferramenta diagnóstica, mas também como uma intervenção terapêutica eficaz para o manejo da OSTSS.
Introdução
O fluxo lacrimal é essencial para a homeostase da superfície ocular, mantida por meio de interações entre os sistemas secretor e neurovascular, com as glândulas meibomianas, glândula lacrimal, células caliciformes, conjuntiva e suas redes vasculares e neurais trabalhando juntas para sustentar um filme lacrimal estável 1,2. Esse equilíbrio depende da interação dinâmica entre a produção lacrimal e a drenagem, que afeta diretamente a taxa geral de renovação lacrimal (TTR)3. Uma TTR reduzida pode exacerbar os sintomas de olho seco, levando ao acúmulo de mediadores inflamatórios na superfície ocular, resultando no que chamamos de Síndrome da Sopa Tóxica da Superfície Ocular (OSTSS). Suspeita-se que a redução da TTR contribua para o olho seco, pois os pacientes sintomáticos geralmente apresentam taxas de renovação lacrimal mais baixas em comparação com os controles assintomáticos4. As taxas de produção e renovação lacrimal provavelmente influenciam o ambiente de citocinas da superfície ocular, tanto pela liberação de citocinas através do fluido lacrimal quanto pela remoção daquelas acumuladas na superfície ocular5. A disfunção do sistema nasolacrimal, que prejudica a drenagem lacrimal e a absorção dos componentes do fluido lacrimal, pode contribuir para o desenvolvimento de OSTSS, permitindo que mediadores inflamatórios se acumulem na superfície ocular, potencialmente desencadeando respostas imunes anormais e exacerbando a patologia do olho seco 6,7.
Os tampões punctais têm sido uma pedra angular no tratamento da doença do olho seco associada à deficiência lacrimal aquosa, bloqueando a drenagem lacrimal para aumentar a retenção lacrimal na superfície ocular 8,9. No entanto, a eficácia da oclusão punctal tem sido questionada recentemente10. A irrigação lacrimal, ou lavagem nasolacrimal, por outro lado, oferece um tratamento alternativo potencial para aliviar os sintomas de olho seco em casos de suspeita de OSTSS. Neste relato, apresentamos um caso em que o lavado nasolacrimal proporcionou alívio significativo para um paciente com etiologias mistas, demonstrando sua versatilidade como opção de tratamento.
O consentimento para lavagem nasolacrimal é semelhante ao consentimento para sonda e irrigação, com a principal diferença sendo que a lavagem nasolacrimal é um tratamento terapêutico off-label para ceratoconjuntivite seca e conjuntivite alérgica, enquanto a sonda e a irrigação são consideradas um procedimento diagnóstico para determinar a causa da epífora. Os pacientes devem ser informados sobre a natureza off-label deste tratamento.
O objetivo da lavagem nasolacrimal é melhorar a drenagem lacrimal através do sistema nasolacrimal para promover a renovação lacrimal e limpar o saco lacrimal. Não existem alternativas diretas que atinjam o mesmo objetivo.
A lavagem nasolacrimal apresenta risco mínimo. Quando realizada corretamente, e na ausência de obstrução do ducto nasolacrimal, os pacientes experimentarão drenagem salina na parte de trás da garganta (com a cabeça inclinada para trás) ou no nariz (com a cabeça inclinada para a frente). Irritação leve pode ocorrer ao redor do ponto ou na abertura punctal. Além disso, há um pequeno risco de contato não intencional com a pálpebra ou globo da cânula romba.
Quando no cenário de epífora e clinicamente apropriado, a lavagem nasolacrimal é um procedimento geralmente coberto pelo seguro sob a descrição de sonda e irrigação.
Uma mulher negra de 73 anos apresentou queixas de prurido intermitente, mas grave, medialmente e leve arenosidade em ambos os olhos. As medicações oculares do paciente incluíam ciclosporina 0,05%, duas vezes ao dia em ambos os olhos; lágrimas artificiais sem conservantes, conforme necessário, em ambos os olhos; alcaftadina 0,25%, uma vez ao dia em ambos os olhos; e lenços umedecidos uma vez ao dia. Ela já havia usado tobramicina 0,3% e dexametasona 0,1% quatro vezes ao dia por 10 dias, o que proporcionou alívio efetivo dos sintomas, mas seus sintomas voltaram após a descontinuação. Sua história médica era notável por ceratoconjuntivite bilateral, disfunção bilateral da glândula meibomiana e blefarite escamosa das pálpebras superiores e inferiores em ambos os olhos. A história cirúrgica ocular incluiu retinopexia a laser de barreira no olho direito para uma ruptura da retina, realizada 7 meses antes. Os medicamentos sistêmicos incluíram atorvastatina para hiperlipidemia e inalação diária de furoato de fluticasona 200 μg/umeclidínio 62,5 μg/vilanterol 25 μg para doença pulmonar obstrutiva crônica (DPOC).
No exame da superfície ocular, havia traços de coloração da córnea inferior em ambos os olhos, 1+ injeção conjuntival bulbar em ambos os olhos, 1+ reação papilar da conjuntiva palpebral em ambas as pálpebras inferiores, conjuntivocálase leve, 1+ blefarite de ambas as pálpebras superiores e 3+ disfunção da glândula meibomiana com secreções espessadas. Leve frouxidão da pálpebra inferior também foi observada em ambos os olhos. O escore I de Schimer foi de 17 mm no olho direito e 14 mm no olho esquerdo.
A paciente relatou prurido no canto interno de ambos os olhos, onde as lágrimas drenam da superfície ocular para o sistema de ductos nasolacrimais através do puncta. Além disso, houve injeção conjuntival na face nasal da conjuntiva bulbar, onde as lágrimas se acumulam antes de drenar da superfície ocular. Esses achados são consistentes com a síndrome da disfunção lacrimal da superfície ocular (OSTSS), que está associada ao acúmulo de partículas alérgenas e mediadores inflamatórios. Diante disso, a lavagem nasolacrimal foi realizada nos pontos inferiores de ambos os olhos como uma intervenção terapêutica off-label para facilitar a drenagem lacrimal adequada e reduzir o acúmulo de alérgenos e mediadores inflamatórios no canto interno.
Protocolo
O estudo recebeu aprovação do Conselho de Revisão Institucional Múltipla do Colorado, e todas as pesquisas estavam em conformidade com os princípios da Declaração de Helsinque.
1. Preparação do campo estéril
- Reúna os instrumentos e materiais necessários: anestésico tópico (por exemplo, proparacaína), dilatador punctal, cânula lacrimal (25 G x 1/2 polegada) e uma seringa de 3 mL cheia de solução salina.
- Prepare um campo estéril para garantir um ambiente de procedimento limpo.
- Revise minuciosamente e peça ao paciente que assine o formulário de consentimento antes do procedimento. Explique ao paciente que a lavagem nasolacrimal é um procedimento terapêutico off-label, a menos que ele se qualifique para uma sonda on-label e procedimento de irrigação.
2. Instruções do paciente
- Visão geral do procedimento
- Explique que o procedimento de lavagem nasolacrimal bilateral geralmente dura cerca de 5 minutos.
- Informe ao paciente que ele pode sentir um leve desconforto, irritação, ardência ou lacrimejamento durante o procedimento. Pode haver alguma pressão, mas não deve haver dor evidente.
- Posicionamento
- Faça o paciente sentar e relaxar. Certifique-se de que a parte de trás da cabeça esteja apoiada no encosto de cabeça.
- Instrua o paciente a olhar para cima, o que ajuda a direcionar a solução salina para a garganta se o ducto estiver pérvio.
- Durante o procedimento
- Instrua o paciente a ficar o mais quieto e calmo possível. Limite a fala, exceto para expressar desconforto. Isso minimiza as distrações e garante um procedimento tranquilo.
- Aconselhe o paciente a respirar normalmente e evitar prender a respiração. Isso reduz a tensão e ajuda o paciente a ficar relaxado.
- Diga ao paciente para minimizar o piscar. Se eles não conseguirem manter os olhos abertos, suavemente everte a pálpebra inferior para expor o ponto inferior.
- Certifique-se de que a cabeça do paciente esteja posicionada corretamente com os olhos voltados para cima e para fora em direção ao teto enquanto o ponto inferior é sondado.
- Após o procedimento
- Os pacientes podem sentir desconforto leve, ardência ou lacrimejamento ao redor do canto interno do olho. Essas sensações são normais e devem diminuir em breve.
- Algum muco ou secreção do olho é esperado após o procedimento. Aconselhe o paciente a limpar suavemente qualquer secreção com um lenço de papel limpo.
- Aconselhe os pacientes a não esfregar os olhos, pois isso pode causar irritação ou ferimentos.
- Se o paciente sentir desconforto ou inchaço leve, recomende o uso de uma compressa fria por 10-15 min. Sugira lágrimas artificiais sem conservantes para aliviar a irritação.
- Instrua o paciente a retornar à clínica ou entrar em contato com o oftalmologista ou oftalmologista se apresentar corrimento persistente, aumento da vermelhidão, inchaço, dor ou alterações na visão.
3. Procedimento
- Higiene das mãos e verificação do equipamento
- Lave bem as mãos e coloque luvas limpas.
- Verifique se todos os instrumentos necessários estão disponíveis no campo estéril (conforme listado na Seção 1.1).
- Encaixe a seringa de 3 mL cheia de solução salina na cânula lacrimal.
- Anestesia
- Instilar uma gota de anestésico tópico (por exemplo, proparacaína) no(s) olho(s) pretendido(s).
- Aguarde 30-60 s para permitir que o anestésico faça efeito. Monitore o conforto do paciente.
- Dilatação punctal (se necessário)
- Se o ponto for muito pequeno para prosseguir com a canulação, selecione o menor dilatador punctal e insira-o suavemente verticalmente 1-2 mm no ponto inferior.
- Gire o dilatador 90° para que a ponta aponte para o nariz.
- Aumente gradualmente o tamanho do dilatador até que ele acomode confortavelmente a cânula lacrimal. Certifique-se de que o ponto esteja dilatado sem causar trauma.
- Canulação
- Insira suavemente a cânula lacrimal no ponto inferior e avance-a para o canalículo vertical.
- Gire a cânula horizontalmente com a ponta romba voltada para o nariz.
- Avance suavemente a cânula 3-6 mm no canalículo. Certifique-se de que a cânula se mova suavemente sem resistência.
- Irrigação
- Injete lentamente 2-3 mL de solução salina através da cânula no sistema de ductos lacrimais. Aplique uma leve pressão para evitar desconforto ou trauma.
- Observe a resistência ou refluxo durante a irrigação. Verifique a resistência, o que pode indicar uma obstrução do duto. O refluxo pode sugerir colocação ou obstrução inadequada da cânula.
- Remova a cânula do punctum.
- Avaliação e repetição.
- Após a irrigação, observe se há muco deslocado ou sinais de melhora nos sintomas de desconforto ocular.
- Use uma lâmpada de fenda para avaliar o fluxo lacrimal, observando pequenas partículas se movendo em direção ao ponto ao longo do menisco lacrimal inferior.
- Se o paciente detectar fluido irrigado na parte de trás da garganta (cabeça inclinada para trás) ou nariz (cabeça inclinada para frente), confirme se o sistema lacrimal está patente.
- Se o paciente sentir dor durante a irrigação, suspeite de obstrução distal no ducto nasolacrimal. Substitua a solução salina por um anestésico tópico para anestesiar o saco lacrimal. Continue a irrigação para tentar limpar a obstrução.
- Repita o procedimento no lado contralateral (se aplicável)
- Se o tratamento for necessário no outro olho, repita o procedimento seguindo os mesmos passos para o ponto inferior contralateral.
- Cuidados pós-procedimento
- Remova o excesso de secreção ou muco do olho usando um lenço de papel limpo.
- Monitore o paciente quanto a sinais de desconforto, vermelhidão ou secreção significativa.
- Forneça instruções pós-procedimento, incluindo o uso de compressas frias e lágrimas artificiais sem conservantes, se necessário.
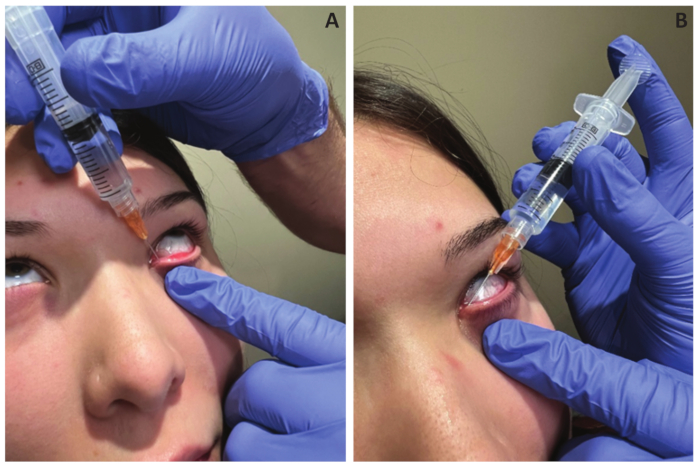
Figura 1: Posicionamento da cânula. (A,B) Inserir a cânula no canalículo vertical do ponto inferior e, em seguida, girar a cânula no canalículo horizontal. Clique aqui para ver uma versão maior desta figura.
4. Exame pós-procedimento
- Após o procedimento, examine o segmento anterior do(s) olho(s) tratado(s) para garantir que nenhum trauma tenha ocorrido na córnea, conjuntiva bulbar, conjuntiva palpebral, punctum ou pálpebras.
- Remova qualquer excesso de secreção ou muco do olho com um lenço de papel limpo ou cotonete estéril.
- Monitore o paciente quanto a quaisquer sinais de desconforto ou complicações (por exemplo, inchaço, vermelhidão ou secreção significativa).
- Forneça ao paciente instruções pós-procedimento, incluindo o uso de compressas frias e lágrimas artificiais sem conservantes para maior conforto, se necessário.
Resultados
O paciente (Paciente 1) relatou inicialmente 100% de melhora na coceira nasal imediatamente após o procedimento. Em seu acompanhamento de 3 meses, ela relatou permanecer livre de prurido desde a consulta anterior. Após o exame, a coloração bilateral da córnea inferior, a injeção bulbar e a papila foram resolvidas. Quatro meses depois, o paciente retornou ao ambulatório com recidiva de prurido medial em ambos os olhos. Sua coloração bilateral da ...
Discussão
A lavagem nasolacrimal é um procedimento destinado a irrigar o sistema de ductos nasolacrimais, análogo ao uso de um enxágue sinusal para as passagens nasais. Nossa hipótese é que ele pode remover alérgenos e biomarcadores inflamatórios do sistema de drenagem lacrimal, que poderiam refluir para a superfície ocular. Além disso, a lavagem nasolacrimal visa aumentar a renovação lacrimal, limpando o muco ou os dacriólitos que podem obstruir a drenagem lacrimal. Em essência, a la...
Divulgações
Os autores não têm nada a divulgar.
Agradecimentos
Gostaríamos de expressar sua sincera gratidão ao paciente discutido neste caso, que já faleceu. Sua morte é profundamente sentida por sua família e pela equipe da clínica. Ao longo de seu tratamento, sua sincera apreciação durante cada lavagem nasolacrimal não apenas nos inspirou a continuar esse procedimento com outros pacientes, mas também incentivou a escrita deste manuscrito. Esperamos que este manuscrito sirva como uma pequena homenagem à sua memória.
Materiais
| Name | Company | Catalog Number | Comments |
| Blunt Fill Needle | BD | 305180 | 18 G |
| Lacrimal cannula | BVI VisiTec | 585068 | 25 G x 1/2 inch |
| Luer Lock Disposable Syringe | Medline | SYR105010 | 5 mL |
| Nitrile Gloves (SensiCare Ice) | Medline | MD26803 | Nitrile Gloves |
| Polylined Sterile Field | Busse | 697 | 18' x 26", fenestrated |
| Saline bullets | Hudson RCI | 200-59 | 5 mL sterile |
Referências
- Dartt, D. A. Neural regulation of lacrimal gland secretory processes: relevance in dry eye diseases. Prog Retin Eye Res. 28 (3), 155-177 (2009).
- Pflugfelder, S. C., Stern, M. E. Biological functions of tear film. Exp Eye Res. 197, 108115 (2020).
- Garaszczuk, I. K., Montes Mico, R., Iskander, D. R., Expósito, A. C. The tear turnover and tear clearance tests-a review. Expert Rev Med Devices. 15 (3), 219-229 (2018).
- Sorbara, L., Simpson, T., Vaccari, S., Jones, L., Fonn, D. Tear turnover rate is reduced in patients with symptomatic dry eye. Cont Lens Anterior Eye. 27 (1), 15-20 (2004).
- Barton, K., Nava, A., Monroy, D. C., Pflugfelder, S. C. Cytokines and Tear Function in Ocular Surface Disease. Lacrimal Gland, Tear Film, and Dry Eye Syndromes 2: Basic Science and Clinical Relevance. , (1998).
- Paulsen, F., Schaudig, U., Thale, A. B. Drainage of tears: impact on the ocular surface and lacrimal system. Ocul Surf. 1 (4), 180-191 (2003).
- Wang, D., et al. Detection & analysis of inflammatory cytokines in tears of patients with lacrimal duct obstruction. Indian J Med Res. 154 (6), 888-894 (2021).
- Willis, R. M., Folberg, R., Krachmer, J. H., Holland, E. J. The treatment of aqueousdeficient dry eye with removable punctal plugs: a clinical anti impressioncytologic study. Ophthalmology. 94 (5), 514-518 (1987).
- Jehangir, N., Bever, G., Mahmood, S. J., Moshirfar, M. Comprehensive review of the literature on existing punctal plugs for the management of dry eye disease. J Ophthalmol. 2016 (1), 9312340 (2016).
- Ervin, A. -. M., Law, A., Pucker, A. D. Punctal occlusion for dry eye syndrome: summary of a Cochrane systematic review. Br J Ophthalmol. 103 (3), 301-306 (2019).
- Tsubota, K. Tear dynamics and dry eye. Prog Retin Eye Res. 17 (4), 565-596 (1998).
- Tawfik, H. A., Abdulhafez, M. H., Fouad, Y. A. Congenital upper eyelid coloboma: embryologic, nomenclatorial, nosologic, etiologic, pathogenetic, epidemiologic, clinical, and management perspectives. Ophthalm Plast Reconstr Surg. 31 (1), 1-12 (2015).
- Dua, H. S., Ting, D. S. J., Al Saadi, A., Said, D. G. Chemical eye injury: pathophysiology, assessment and management. Eye. 34 (11), 2001-2019 (2020).
- Kuo, M. T., et al. Tear proteomics approach to monitoring Sjögren syndrome or dry eye disease. Int J Mol Sci. 20 (8), 1932 (2019).
- HorwathWinter, J., Thaci, A., Gruber, A., Boldin, I. Long-term retention rates and complications of silicone punctal plugs in dry eye. Am J Ophthalmol. 144 (3), 441-444 (2007).
- Tai, M. -. C., Cosar, C. B., Cohen, E. J., Rapuano, C. J., Laibson, P. R. The clinical efficacy of silicone punctal plug therapy. Cornea. 21 (2), 135-139 (2002).
- Bourkiza, R., Lee, V. A review of the complications of lacrimal occlusion with punctal and canalicular plugs. Orbit. 31 (2), 86-93 (2012).
- Chen, F., et al. Tear meniscus volume in dry eye after punctal occlusion. Invest Ophthalmol Vis Sci. 51 (4), 1965-1969 (2010).
- Hartikainen, J., Lehtonen, O. -. P., Saari, K. M. Bacteriology of lacrimal duct obstruction in adults. Br J Ophthalmol. 81 (1), 37-40 (1997).
- Kelly, D. J., Hughes, N. J., Poole, R. K. Microaerobic Physiology: Aerobic Respiration, Anaerobic Respiration, and Carbon Dioxide Metabolism. Helicobacter pylori: Physiology and Genetics. , (2001).
- McGinnigle, S., Naroo, S. A., Eperjesi, F. Evaluation of dry eye. Surv Ophthalmol. 57 (4), 293-316 (2012).
- Dursun, D., et al. A mouse model of keratoconjunctivitis sicca. Invest Ophthalmol Vis Sci. 43 (3), 632-638 (2002).
- Pflugfelder, S. C., et al. Evaluation of subjective assessments and objective diagnostic tests for diagnosing tearfilm disorders known to cause ocular irritation. Cornea. 17 (1), 38 (1998).
- Afonso, A. A., et al. Correlation of tear fluorescein clearance and Schirmer test scores with ocular irritation symptoms. Ophthalmology. 106 (4), 803-810 (1999).
Reimpressões e Permissões
Solicitar permissão para reutilizar o texto ou figuras deste artigo JoVE
Solicitar PermissãoThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Todos os direitos reservados