Method Article
איסכמיה עורקית ויסצרלית הפיכה מבוקרת, גודש ורידי ומלפרטציה משולבת באמצעות לפרוטומיה בקו האמצע בחולדות
In This Article
Summary
מאמר זה מציג הליך סטנדרטי לזילוח מבוקר והפיך של איברים בטניים במודלים של חולדות. המטרה היא לגרום למצבי זילוח אלה עם רמה גבוהה של ודאות מתודולוגית ושליטה תוך שמירה על פשטות טכנית ועמידות בפני שגיאות.
Abstract
מלבד אלח דם וממאירות, זילוח הוא הגורם השלישי המוביל לפירוק רקמות ומנגנון פתו-מרכזי למצבים רפואיים וכירורגיים שונים. למרות התפתחויות משמעותיות כגון ניתוחי מעקפים, הליכים אנדו-וסקולריים, חמצון קרום חוץ-גופי ותחליפי דם מלאכותיים, זילוח רקמות, במיוחד של איברים קרביים, נותר נושא בוער בטיפול בחולים. הביקוש למחקר נוסף על תהליכים ביו-רפואיים והתערבויות אפשריות הוא גבוה. מודלים ביולוגיים תקפים הם בעלי חשיבות עליונה כדי לאפשר סוג זה של מחקר. בשל ההיבטים הרב-תכליתיים של מחקר זילוח רקמות, הכוללים לא רק ביולוגיה של התא אלא גם מיקרואנטומיה וריאולוגיה של כלי הדם, מודל מתאים דורש מידה של מורכבות ביולוגית שרק מודל של בעלי חיים יכול לספק, מה שהופך את המכרסמים למודל הבחירה המתבקש. ניתן להתמיין בין זילוח רקמות לשלושה מצבים נפרדים: (1) איסכמיה עורקית מבודדת, (2) גודש ורידי מבודד, ו-(3) זילוח משולב. מאמר זה מציג פרוטוקול מפורט שלב אחר שלב להשראת זירוז מבוקרת והפיכה של שלושת הסוגים הללו של זילוח ויסצרלי באמצעות לפרוטומיה בקו האמצע והידוק אבי העורקים הבטני ווריד המערות בחולדות, ומדגיש את חשיבותה של מתודולוגיה כירורגית מדויקת להבטחת תוצאות אחידות ואמינות. דוגמאות עיקריות ליישומים אפשריים של מודל זה כוללות פיתוח ותיקוף של שיטות הדמיה תוך ניתוחיות חדשניות, כגון הדמיה היפרספקטרלית (HSI), כדי לדמיין ולהבדיל באופן אובייקטיבי בין זילוח של איברים במערכת העיכול, הגינקולוגית והאורולוגית.
Introduction
בעוד שההשלכות של מחסור בזילוח רקמות בצורה של תנאי זילוח רקמה מקומיים או מערכתיים הוכרו זה מכבר, הן ממשיכות להיות אחד הגורמים העיקריים לתחלואה ולתמותה הן בארצות הברית והן באירופה1. מצבי זילוח אלה הם הגורם השלישי המוביל לפירוק רקמות, לאחר ממאירות ודלקת ספיגה, אך יש להם ספקטרום רחב הרבה יותר של מקורות בהשוואה לשני האחרונים2.
ספקטרום זה נע בין מנגנונים מקומיים כגון פרפור פרוזדורים עם חסימה טרומבואמבולית, היצרות כלי דם ודיסקציה יאטרוגנית או טראומטית, למנגנונים מערכתיים כגון אי ספיקת לב או הלם, אלח דם, היפובולמיה ותופעות גניבה. מנגנונים מגוונים אלה עומדים בבסיס מגוון מצבים רפואיים וכירורגיים. התחלואה והתמותה המשמעותיות הקשורות למצבים אלה הפנו את תשומת הלב הרפואית לפרוצדורות להשבת זרימת הדם לרקמות מחוררות על מנת למנוע נמק ולהחזיר את תפקוד האיברים לאורך עשרות שנים3.
מאמץ מחקרי זה הניב מגוון פתרונות פרמצבטיים, רפואיים וכירורגיים לשחזור זילוח איברים פיזיולוגי, כולל התקדמות בניתוחי מעקפים4, הליכים אנדו-וסקולריים5, חמצון קרום חוץ-גופי 6,7, זילוח מכונת איברים במהלך השתלה8, ותחליפי דם מלאכותיים9.
עם זאת, למרות התפתחויות משמעותיות אלה, זילוף, במיוחד של איברים הקרביים, נותר נושא דחוף בטיפול בחולים, והביקוש למחקר נוסף על תהליכים ביו-רפואיים ואסטרטגיות הצלה הוא גבוה. מודלים ביולוגיים תקפים הם בעלי חשיבות עליונה כדי לאפשר סוג זה של מחקר. בשל ההיבטים הרב-תכליתיים של מחקר זילוח רקמות, הכוללים לא רק ביולוגיה של התא אלא גם מיקרואנטומיה וריאולוגיה של כלי הדם, מודל מתאים דורש מידה של מורכבות ביולוגית שרק אורגניזם מודל שלם יכול לספק, מה שהופך את המכרסמים למודל הבחירה המתבקש.
ניתן להבדיל בין זילוח רקמות לשלושה מצבים נפרדים: איסכמיה עורקית מבודדת, גודש ורידי מבודד ומלפוזיה משולבת10. תרחישים רלוונטיים מבחינה קלינית למצבים אלה כוללים: (1) איסכמיה עורקית: פרפור פרוזדורים עם חסימה טרומבואמבולית, אמבולי ספיגה, היצרות כלי דם, דיסקציה או הידוק כלי דם יאטרוגניים או טראומטיים, אי ספיקת לב או הלם, דיסקציה של אבי העורקים, אלח דם והיפובולמיה, חסימת עורקים קיצונית עקב התכווצות חיצונית, תסחיף עורק ריאתי, מחלות כרוניות של חסימת כלי דם עורקיים או תופעות גניבה; (2) גודש ורידי: דיסקציה או הידוק כלי דם יאטרוגניים או טראומטיים, אי ספיקת לב, פיברוזיס בכבד או שחמת הכבד, חסימה ורידית עקב התכווצות חיצונית, פקקת ורידי, אי ספיקה ורידית ותסמונת באד-קיארי; (3) זילוח משולב: שילובים של התנאים הנ"ל ושלבים מתקדמים של התנאים הנ"ל, כגון גודש ורידי משני עקב פיברוזיס הנגרם על ידי איסכמיה או איסכמיה עורקית משנית עקב שימור גודש, וכן מצבים ספציפיים של איברים כמו דלקת איסכמית (למשל, קוליטיס איסכמית)11,12.
לכן, מאמר זה שואף לספק מודל שלב אחר שלב לגרימת איסכמיה מבוקרת והפיכה של עורקי הקרביים, גודש ורידי ומלפרוטומיה משולבת באמצעות לפרוטומיה בקו האמצע בחולדות הן ליישומי הישרדות והן ליישומים שאינם הישרדותיים, כפי שמתואר באיור 1. המודל הניסיוני מציע סביבה מבוקרת לחקר הדינמיקה הרבגונית של איסכמיה עורקית, גודש ורידי וההמשך המשולב שלהם, תוך חיקוי תרחישים רלוונטיים מבחינה קלינית בהם נתקלים במצבים שונים.
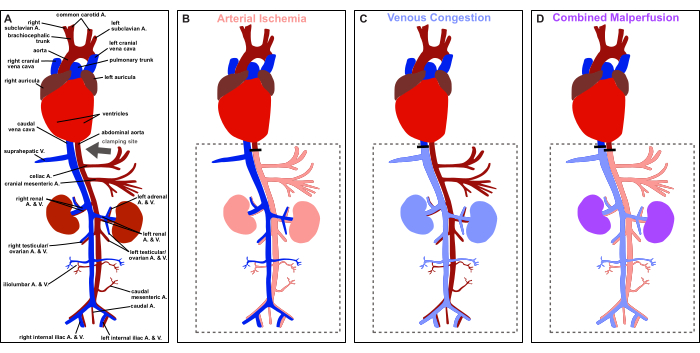
איור 1: סקירה כללית של הפרוטוקול. תיאור סכמטי של אנטומיה של חולדות כלי דם ותיאור של אתר ההידוק (חץ אפור). (A) זילוח פיזיולוגי. (B) איסכמיה עורקית. (ג) גודש ורידי. (D) זילוח משולב. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
Protocol
כל פעילויות בעלי החיים המתוארות כאן נערכו במתקנים מוכרים ואושרו על ידי הוועדה המוסדית לטיפול ושימוש בבעלי חיים (IACUC) של המועצה האזורית באדן-וירטמברג בקרלסרוהה, גרמניה (35-9185.81/G-62/23). חיות ניסוי נוהלו על פי סטנדרטים מוסדיים, חוקים גרמניים לשימוש וטיפול בבעלי חיים, הנחיות מועצת הקהילה האירופית (2010/63/EU) והנחיות ARRIVE. חולדות Sprague Dawley זכרים עם משקל הזמנה של 400 גרם שימשו לאחר התאקלמות במשך שבוע. פרטי הריאגנטים והציוד ששימש במחקר זה מפורטים בטבלת החומרים.
1. הרדמה ושיכוך כאבים
- הרדימו את החולדה בתרופה בהתאם לפרוטוקולים המוסדיים. איזופלורן מומלץ להשראת טשטוש ואחריה הזרקת i.p. של 100 מ"ג/ק"ג משקל גוף, קטמין ו-4 מ"ג/ק"ג משקל גוף, קסילזין. שיכוך כאבים נוסף ניתן להשיג עם זריקה s.c. של 5 מ"ג / ק"ג משקל גוף carprofen. לקבלת פרטים, עיין ב- Studier-Fischer et al.13.
- החל משחה אופתלמית על העיניים כדי למנוע יובש.
- הבטחת עומק אנגטי תקין באמצעות בדיקת צביטת הבוהן עם מלקחיים כירורגיים.
- הערכה מחדש והתאמה קבועה של עומק ההרדמה במהלך הניתוח.
2. הכנת ההליך
- הכינו את שולחן הפילינג עם כל החומרים והמכשירים הדרושים, כולל מלחציים מיקרו-וסקולריים הניתנים לשחרור והמוליך (איור 2A-C), מהדק אוברהולט קהה, מספריים להכנה עדינה ומלקחיים.
- הכינו את ווי ההכנה לניתוח על-ידי קיפול צינוריות בזווית של 135° ב-1 ס"מ לקצה, וחברו אותן לצינורות זילוח פלסטיק באמצעות Luer-lock המוכנים להפעלת מתח באמצעות מהדק יתושים כירורגי (איור 2D,E).
- הכינו מכשיר חשיפה כירורגי למכרסמים, כולל מוטות קיבוע בצורת Y וכרית חימום, כמפורט ב-Studier-Fischer et al.13.
- ודאו שחמצון תקין מושג באמצעות שאיפת 100% חמצן באמצעות מסכת פנים ליילודים (איור 2F).
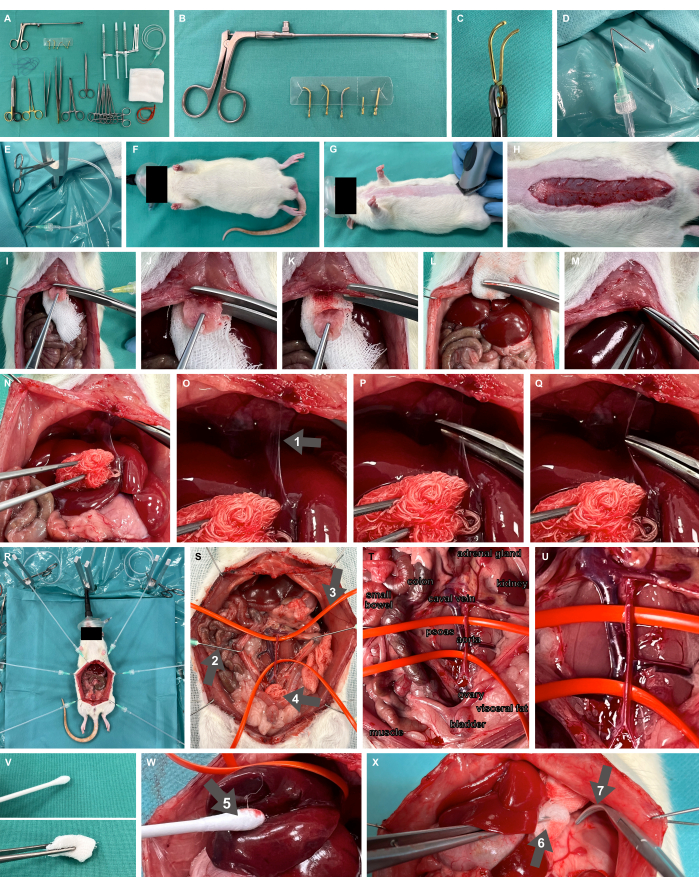
איור 2: ניסויים ומבנה בעלי חיים. (A) מכשירים וחומרים כירורגיים נדרשים. (ב,ג) מהדק מיקרו-וסקולרי ומוליך הניתנים לשחרור. (ד,ה) צינורית מקופלת המחוברת לצינור זילוח משמשת כוו הכנה כירורגי. (ו,ז) מודל חולדה מחומצן עם מסכת פנים ומגולח. (H) חתך עורי לאורך בטן מלא. (I-M) כריתה של הקסיפואיד וההמוסטאזיס. (נ-כ) ניוד כבד ודיסקציה של הרצועה הפלציפורמית (חץ 1). (R) יישום ווי הכנה ומעמדי מתכת לחשיפת איברים לאחר לפרטומיה. (S) חשיפה קרבית מלאה של כלי דם מרכזיים בטניים באמצעות ווים קהים (חץ 2), לולאות כלי סיליקון (חץ 3) ודחיסה כירורגית (חץ 4). (ט,ו) אבי העורקים הבטני ווריד הקאוול. (V) מכשירי הכנה א-טראומטיים. (W) החלפת כותנה לחה (חץ 5). (X) דחיסה לחה במלקחיים (חץ 6) ומהדקי אוברהולט קהים (חץ 7). אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
3. הכנה כירורגית
- יש לגלח את אתר הגישה הניתוחית ללפרוטומיה בקו האמצע (איור 2G). בצעו חתך עורי לאורך הבטן הרצוי, כלומר כ-7 ס"מ (איור 2H), התקדמו עם הלפרוטומיה על ידי חיתוך הפאשיה, ותפרו את ווי ההכנה לניתוח עם צינורות פלסטיק מחוברים ומהדקי יתושים כירורגיים דרך העור. חשוף את הסיטוס הכירורגי באמצעות ווים הכנה כירורגית, הפעלת מתח על הרקמה.
- ודא כי הצפק מנותח גולגולתית רק עד כמה מילימטרים מתחת לתחילת עצם החזה, משאיר חלק הצפק שלם. הניחו חלק מדחיסה כירורגית מתחת לעצם החזה (איור 2I) וכנסו את הקסיפואיד בעזרת מספריים מחומר חזק. הפעילו לחץ על אזור הכריתה באמצעות הדחיסה הכירורגית כדי להשיג מספיק המוסטזיס של האזור המחורר היטב הזה (איור 2I-M).
- גייסו את הכבד בצורה גבית-קאודלית כדי לחשוף את הרצועה המזויפת (איור 2N) ונתחו את הרצועה (איור 2O-Q).
- לצורך בקרה המוסטטית, כתלות במקום שבו יש לבצע את ההידוק של כלי הדם העיקריים, בצעו חשיפה קרבית מלאה של כלי הדם העיקריים בבטן (איור 2R) וכלי הדם עם לולאות כלי סיליקון (איור 2S-U). יש להשתמש רק בכלי הכנה א-טראומטיים (איור 2V), כגון החלפת כותנה לחה (איור 2W), דחיסה לחה במלקחיים ומהדקי אוברהולט קהים (איור 2X).
4. הכנה והידוק של אבי העורקים הבטני לאיסכמיה עורקית
- בצעו מדיאליזציה שמאלית של איברי הבטן העליונה באמצעות מכשירי הכנה א-טראומטיים כדי לקבל גישה לעורק יותרת הכליה השמאלי (איור 3A-D).
- זהו את האתר הפועם שבדרך כלל מדיאלי לשלוחה הגולגולתית של עורק יותרת הכליה השמאלי, המציין את מהלך אבי העורקים (איור 3E). התקדמו דרך הרקמה הרכה באמצעות מהדקי אוברהולט לדיסקציה קהה כדי לגשת לאבי העורקים הבטני (איור 3F,G).
- מנהרו את אבי העורקים הבטני בקצה הגולגולתי ביותר באמצעות מהדקי אוברהולט קהים (איור 3H-L) וקלע את אבי העורקים באמצעות לולאת כלי סיליקון (איור 3M-T).
- השתמשו במהדק מיקרו-וסקולרי מתאים למפרצת באמצעות לולאת הסיליקון כדי להקפיץ מעט את אבי העורקים הגחוני ולהנחות את המהדק המיקרו-וסקולרי של המפרצת לאורך לולאת הסיליקון כדי להבטיח הידוק אבי העורקים המבודד (איור 3U). בהתאם לשאלת המחקר, מהדק כלי הדם יכול להשתחרר שוב.
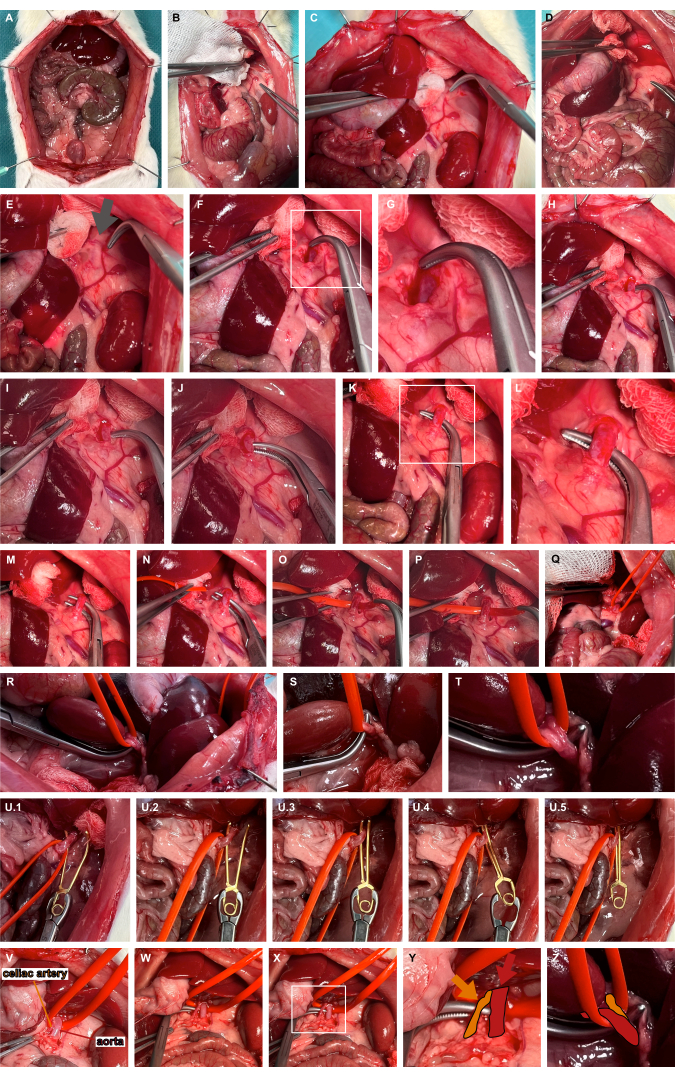
איור 3: הכנה והידוק של אבי העורקים הבטני. (A) חשיפה של איברים הקרביים. (ב-ה) מדיאליזציה שמאלית של איברי הבטן העליונה באמצעות מכשירי הכנה א-טראומטיים כדי לקבל גישה לעורק יותרת הכליה השמאלי. (ו,ז) דיסקציה קהה מדיאלית של עורק יותרת הכליה השמאלי במקום הפועם (חץ אפור) על מנת לגשת לאבי העורקים הבטני. (ח-ל) מנהור אבי העורקים הבטני באמצעות מהדקי אוברהולט קהים. (ז-ט) קלע אבי העורקים באמצעות לולאת כלי סיליקון. (U) יישום מהדק מיקרו-וסקולרי מפרצת הניתן לשחרור באמצעות לולאת הסיליקון כהנחיה. (ו'-ז') הדמיה של עורק הצליאק (כתום) בהתייחסות לאבי העורקים (אדום) ולולאת כלי הסיליקון. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
5. הכנה והידוק של וריד caval בטן suprahepatic עבור גודש ורידי
- גייסו את הכבד ימינה באמצעות מכשירי הכנה א-טראומטיים, נתחו בחדות את רצועות הכבד, ובצעו צידיות נוספת של הכבד (איור 4A-C).
- פתחו את החלל הרטרוהפטי בקרוס השמאלי של הסרעפת באמצעות מהדקי אוברהולט קהים (איור 4D-G).
- מנהרו את וריד הקאוואל באמצעות מהדקי אוברהולט קהים (איור 4H-K) וקלע את וריד הקאוואל באמצעות לולאות כלי סיליקון (איור 4L-O).
- יש למרוח מהדק מיקרו-וסקולרי מתאים למפרצת באמצעות לולאת הסיליקון כדי ללוקסס מעט את וריד המערות באופן גחוני ולהנחות את המהדק המיקרו-וסקולרי של המפרצת לאורך לולאת הסיליקון כדי להבטיח הידוק מבודד של וריד המערות (איור 4R).
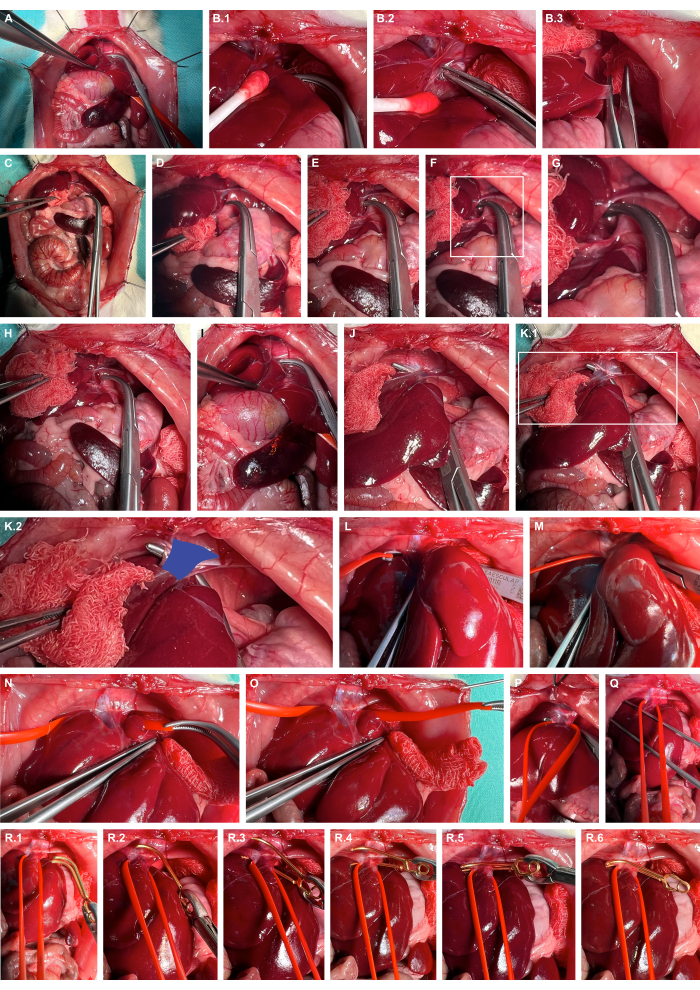
איור 4: הכנה והידוק של וריד המערות הבטני העל-הפטי. (A) חשיפה של איברי הקרביים הגולגולתיים. (B) ניוד מגן רקמות של הכבד ודיסקציה חדה של רצועות הכבד באמצעות מכשירי הכנה א-טראומטיים. (C) צידיות של הכבד. (ד-ג) פתיחת החלל הרטרוהפטי וההכנה בקרוס השמאלי של הסרעפת. (ח-ק) מנהור של וריד הקוואל (כחול) באמצעות מהדקי אוברהולט קהים. (יב-ו) קלע את וריד הקוואל באמצעות לולאות כלי סיליקון. (פ,כ) הפעלת מתח כדי להגביל באופן טנטטיבי את זרימת הדם caval. (R) יישום מהדק מיקרו-וסקולרי למפרצת הניתן לשחרור באמצעות לולאת הסיליקון כהנחיה. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
6. הידוק של אבי העורקים הבטן ווריד caval הבטן suprahepatic עבור זילוח משולב
- בצע את השלבים לעיל עד שגם אבי העורקים וגם וריד הקוואל מושלכים בלולאות כלי סיליקון. התקדמות עם היישום של מהדק microvascular מפרצת עבור שני כלי הדם שוב באמצעות לולאת סיליקון עבור הדרכה. מומלץ להדק תחילה את אבי העורקים ולמזער את הזמן הדרוש עד להידוק הקאוואל הבא למספר שניות בלבד.
הערה: בהתאם לתרחיש הרצוי ולמטרת המחקר, ניתן להמשיך בזילוח יתר או לשחרר אותו לאחר פרק זמן מוגדר, וניתן להרדים בעלי חיים באמצעות כריתת לב חדה (בהתאם לפרוטוקולים שאושרו במוסד) עבור יישומים שאינם הישרדותיים, או לקבל סגירת בטן מדורגת באמצעות תפרים כירורגיים במקרה של מעקבים מתוכננים וניסויי הישרדות. לצורך המחקר הנוכחי, בעלי החיים הומתו בהמתת חסד.
תוצאות
פרוטוקול זה בוצע ב-10 חולדות זכרים (משקל ממוצע 403 גרם ±-26 גרם) בסביבה שאינה הישרדותית. שיעור ההצלחה הוגדר על ידי הישרדות מעל 20 דקות לאחר הידוק עורקים, הידוק ורידי, והידוק משולב במשך 5 דקות עם 10 דקות של זילוח, שכל אחד מהם היה 100%. משך הזמן הממוצע של ההכנה מהחתך בעור ועד ששני כלי הדם הוטבלו בלולאות סיליקון היה 11 דקות 45 שניות ± 3 דקות 23 שניות.
לצורך אימות של 4 מצבי מלפרפוזיה שונים, פרמטרי אינדקס עבור חמצון (StO2) וזילוח (NIR) נמדדו באמצעות הדמיה היפרספקטרלית (HSI) על פני 5 איברים ויסצרליים (איור 5).
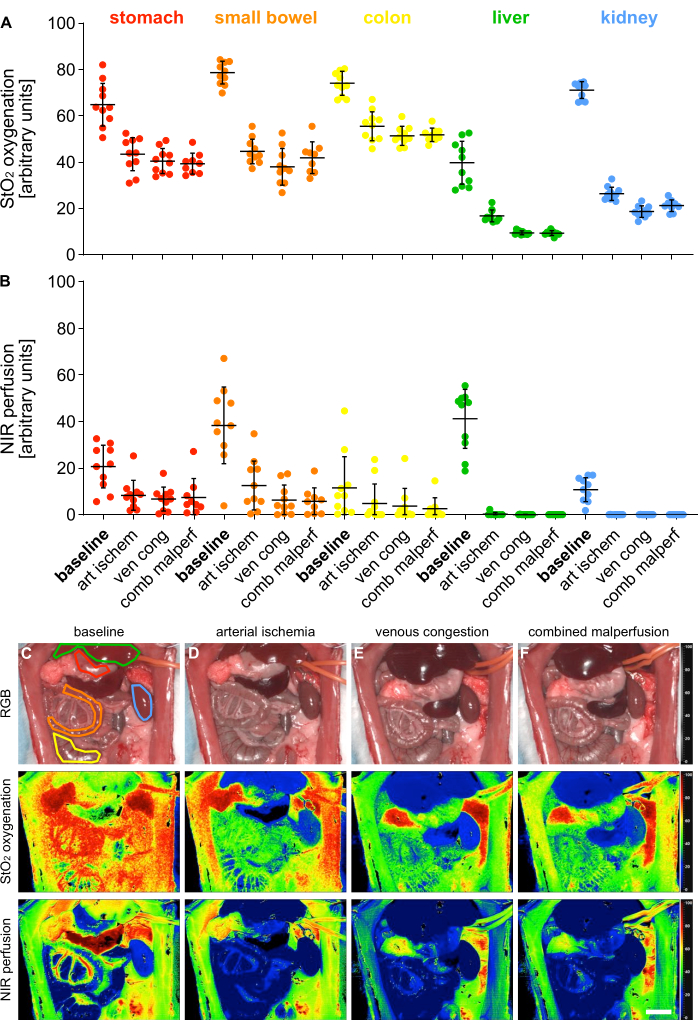
איור 5: אימות מודל הזילוף. (A,B) כימות של ערכי חמצון וזילוח HSI על פני ארבעה מצבי זילוח שונים וחמישה איברים קרביים שונים עם n = 10 בעלי חיים. (ג-ו) תמונות אינדקס RGB ומקודדות צבע של הקלטות HSI המכילות איברים קרביים על פני 4 מצבי זילוח שונים. קווי שגיאה מציינים סטיית תקן. סרגל קנה המידה מתאר 5 ס"מ. לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
הערכים ניתנו ביחידות שרירותיות והראו ירידה משמעותית במצבי הזילוח בהשוואה למצב האיבר הפיזיולוגי (טבלה 1). התוצאות ההיפרספקטרליות עלו בקנה אחד עם פרסומים אחרונים המצביעים על כך שניתן להעריך כדאיות וזילוח של רקמה באמצעות ערכי חיתוך HSI StO2 ספציפיים לאיבר שתאמו את הערכים שנצפו במחקר זה14,15. לדוגמה, עבור הקיבה, אלה היו 64.1% (±9.4%) עבור זילוח פיזיולוגי, 43.1% (±7.4%) עבור איסכמיה עורקית, 40.5% (±5.4%) עבור גודש ורידי ו 39.3% (±4.5%) עבור זילוח משולב.
מכיוון שמדובר בניסויים שאינם הישרדותיים, אין נתונים ניסיוניים על התוצאות ארוכות הטווח של בעלי החיים. עם זאת, מחקרים אחרים מדווחים על הישרדות של 100% ו-57% במשך 24 שעות עבור חולדות שעברו 30 דקות ו-60 דקות של הידוק עורק מזנטרי מעולה16,17 ומתאמים אותה בהצלחה עם רמות הסרום של חלבון הלם חום 70. כתוצאה מכך, זו עשויה להיות שיטה אפשרית להעריך תוצאות במחקרי הישרדות עתידיים על פי זמני הידוק שונים.
| פרמטר | איבר | בסיסית | איסכמיה עורקית | גודש ורידי | זילוח משולב |
| StO2 | קיבה | 64.1% (±9.4%) | 43.1% (±7.4%) | 40.5% (±5.4%) | 39.3% (±4.5%) |
| מעי דק | 78.4% (±5.1%) | 44.8% (±5.5%) | 38.0% (±7.9%) | 41.9% (±6.9%) | |
| נקודתיים | 74.6% (±5.0%) | 56.0% (±6.3%) | 51.3% (±4.1%) | 51.8% (±2.9%) | |
| כבד | 39.5% (±9.7%) | 16.9% (±2.6%) | 9.5% (±0.8%) | 9.3% (±1.1%) | |
| כליה | 71.0% (±3.8%) | 26.3% (±3.0%) | 18.6% (±2.5%) | 21.2% (±2.6%) | |
| ניר | קיבה | 20.0% (±9.3%) | 8.3% (±6.7%) | 6.8% (±5.1%) | 7.5% (±8.1%) |
| מעי דק | 38.6% (±17.4%) | 12.9% (±11.0%) | 6.3% (±6.5%) | 5.7% (±5.9%) | |
| נקודתיים | 12.6% (±13.7%) | 5.3% (±8.7%) | 3.8% (±7.5%) | 2.6% (±4.7%) | |
| כבד | 40.4% (±13.1%) | 0.3% (±0.7%) | 0.0% (±0.1%) | 0.0% (±0.0%) | |
| כליה | 10.4% (±5.2%) | 0.0% (±0.0%) | 0.0% (±0.1%) | 0.0% (±0.0%) |
טבלה 1: פרמטרים של רקמות. ערכי חמצון StO2 וזילוח NIR שלו ביחידות שרירותיות על פני 5 איברים קרביים ו-4 מצבי זילוח שונים.
Discussion
בעוד מחלת חסימת עורקים היקפית (PAOD) לבדה, כנציגה הבולטת ביותר של מצבי זילוח רקמות, כבר יש שכיחות של כ -7%, המשפיעה על כ -8.5 מיליון מבוגרים בארצות הברית לבדה18, זילוח רקמות באופן כללי הוא פתומנגנון רלוונטי ברוב המצבים הכירורגיים והרפואיים. כתוצאה מכך, מודלים מתאימים וניתנים לשחזור של בעלי חיים נחוצים לחלוטין כדי לענות על שאלות מחקר חדשות בתחום זה.
שלושת המצבים הדינמיים של כלי הדם הדורשים חקירה ייחודית הם איסכמיה עורקית, גודש ורידי ומלפוזיה משולבת. על ידי גרימת איסכמיה עורקית מבודדת, מדענים יכולים לשרטט במדויק את ההתקדמות הטמפורלית והמרחבית של היפוקסיה ברקמות, לחקור את המפלים המולקולריים המעורבים בפגיעה באיסכמיה-רפרפוזיה, אפופטוזיס תאי ותגובות דלקתיות. על ידי פגיעה בניקוז ורידי, היבט שלעתים קרובות מתעלמים ממנו בפתולוגיה של כלי הדם, מדענים יכולים לחקור את יחסי הגומלין בין זרימת עורקים ואי התאמות בזרימת הוורידים, ולשפוך אור על הפתופיזיולוגיה של פקקת ורידי, בצקת רקמות הקשורה לגודש ותפקוד לקוי של מיקרו-סירקולציה. כאשר משלבים את שני המצבים הפתולוגיים הללו, ניתן לחקור את הסביבה הדיס-סינרגיסטית של זילוח משולב, המשקף את הפתופיזיולוגיה המורכבת בה נתקלים בתסמונות קליניות כמו איסכמיה מזנטרית חריפה וקוליטיס איסכמית.
מעבר להבהרת מנגנונים פתופיזיולוגיים בסיסיים, היכולת לגרום לאיסכמיה עורקית ויסצרלית, גודש ורידי וזילוח משולב בחולדות משמשת פלטפורמה חיונית להערכת היעילות של התערבויות פרמקולוגיות, טכניקות כירורגיות, אסטרטגיות טיפוליות חדשות ושיטות הדמיה חדשניות, במיוחד כגון HSI 14,19,20,21,22. מודל זה הוא, אם כן, מרכיב מרכזי באספקת האמת הקרקעית הביולוגית הנדרשת כדי לרתום את מלוא הפוטנציאל של HSI בהערכת רקמות ובזיהוי מצבי זילוח. על ידי מינוף מערך ניסויי זה, חוקרים יכולים לזרז את תרגומם של ממצאים פרה-קליניים לאסטרטגיות בנות קיימא מבחינה קלינית, ובסופו של דבר להפחית את התחלואה והתמותה הקשורות להפרעות כלי דם וזילוח מגוונות.
לשם המחשה, חוקרים יכולים להשתמש במודל זה כדי לחקור את יעילותם של סוכנים פרמקולוגיים המכוונים למסלולי פגיעה באיסכמיה-רפרפוזיה, כגון נוגדי חמצון, חומרים אנטי דלקתיים ומרחיבי כלי דם, ובכך להגדיר את התועלת הפוטנציאלית שלהם בפרקטיקה הקלינית23,24. בנוסף, מודל זה מאפשר הערכה של גישות כירורגיות חדשניות, כגון טכניקות revascularization mesenteric והליכים decompressive ורידי, ומספק תובנות שלא יסולא בפז על היתכנות, בטיחות, ויעילות לטווח ארוך25,26.
יתר על כן, מסגרת ניסויית זו מאפשרת לחוקרים לחקור את יחסי הגומלין המורכבים בין תפקוד לקוי של כלי הדם לבין תחלואה נלווית מערכתית, כגון סוכרת, יתר לחץ דם וטרשת עורקים, ובכך להמחיש את הרשת המורכבת של מסלולים פתופיזיולוגיים הקשורים זה בזה המתזמרים את התקדמות מחלות כלי הדם 27,28.
בעוד שישנם מספר פרסומים על זילוח סלקטיבי של איברים בודדים, כגון כבד 29,30,31 או כליה, בחולדות 32,33, חסרה ספרות מדעית העוסקת בזילוח של הקרביים המלאים בחולדות, ואין במפורש פרוטוקול שיטתי. זוהי, אם כן, טענתו של כתב יד זה. מגבלות הטכניקה המוצגת כוללות בעיקר את הפולשנות של ההליך, ובהתאם למשך הזלוף, פקקת איברים רצופה ותפקוד לקוי, מה שעלול להוביל לסבל לאחר הניתוח באמצעות כשל רב-מערכתי או תסמונת תא הבטן 34,35,36. תכנון ועיצוב קפדניים, בהתאם לשאלת המחקר, יכולים לסייע באיזון משך הזמן הנדרש של זילוח והשלכותיו הפתופיזיולוגיות.
בעת פתרון בעיות נפוצות בהן נתקלים במהלך ההליך, יש להפנות את תשומת הלב לנקודות ולהמלצות הבאות: (1) להבטיח הכנה יסודית של ציוד ותרופות מראש כדי למזער הפרעות במהלך ההליך; (2) לבצע בקרה המוסטטית בקפדנות על ידי הכנה וניתוח קפדניים של מישורים אווסקולרים. שקול להשתמש במלקחיים המוסטטיים דו קוטביים עבור המוסטאזיס חשמלי, אם זמין; (3) למזער את הטראומה לרקמות על ידי שימוש במכשירים לא טראומטיים כגון צמר גפן לח או דחיסה כירורגית לחה עם מלקחיים בעת יצירת מגע עם פרנכימה של הכבד; (4) כ-20% מבעלי החיים חוו דימום שטחי מפוזר של פרנכימה בכבד עקב תנאי רקמה עדינים. עם זאת, הדימום נעצר בכל המקרים עם דחיסה קלה וסבלנות. המלצות אלה נועדו לשפר את היעילות הפרוצדורלית ולמזער סיבוכים במהלך השראת זילוח במודלים של חולדות.
בעת כריתת הקסיפואיד לשיפור הגישה לווריד הקבאל, ודא כי הצפק הגבי למעבר בין הקסיפואיד לעצם החזה נשאר שלם על פני כמה מילימטרים. אתר הכריתה של הקסיפואיד יהיה קשה וחד, מה שעלול לגרום לטראומה לפרנכימת הכבד השטחית. לכן, מומלץ לגייס את הצפק הרטרוסטרנלי בצורה קאודלית באמצעות מלקחיים ולעטוף סביב גדם העצם ביעילות, לכסות אותו ולתמוך בהמוסטאזיס. ווי ההכנה הכירורגיים צריכים להיות תפורים דרך דופן הבטן הגחונית הגולגולתית עם מתח גולגולתי, כך שהכיסוי הצפקי של גדם הקסיפואיד יישאר במקומו.
בעת ניתוח הרצועה falciform, יש לנקוט בזהירות כדי למנוע בטעות גרימת פגיעה iatrogenic לווריד הכבד, כמו זה יכול להיות קטלני עבור החיה. בשל הסיכון הגבוה לדימום במהלך הכנת כלי הדם, מומלץ כי רוב ההכנה הכירורגית תיעשה על ידי התפשטות עם מלחציים קהים קהה, ולא באמצעות מכשירי דיסקציה חדים. בנוסף, יש להרטיב את לולאות כלי הסיליקון לפני השימוש כדי להפחית את חיכוך פני השטח ולמזער את הסיכון לטראומה לרקמות.
בעת החלת מהדק כלי הדם המפרצת, חיוני לדמיין את האנטומיה המדויקת של כלי הדם. לדוגמה, עורק הצליאק מקורו גולגולתי מאוד מאבי העורקים הבטני. אם רוצים חסימה של צליאק, למשל כדי לחקור זילוח כבד, יש לדמיין את עורק הצליאק בהתייחסות לאבי העורקים ולולאת כלי הסיליקון. זה מבטיח שעורק הצליאק ייכלל ברקמת כלי הדם המהודק (איור 2V-Z). היה מקרה אחד שבו המהדק הונח בתחילה על עורק הצליאק בטעות. עם זאת, זה זוהה מיד בשל הירידה החסרה בערכי הכבד StO2, והידוק תקין בוצע בהצלחה.
שלב ההכנה המסוכן ביותר הוא מנהור וריד הקבאל. שלב זה דורש תנועות עדינות וסבלנות, ומהדקים יתר על המידה צריכים להתפשט רק כאשר בטוח שאין מגע עם וריד הקבאל. זה יכול להיות מאתגר לשפוט את זה, כמו וריד caval יופיע כמו רקמת חיבור avascular דק כאשר דחיסה קלה מוחל, גורם הדם הכלול להיעלם בשני הכיוונים. קיים גם סיכון של פתיחה pleural בשוגג ויצירת pneumothorax בעת מנהור וריד caval גולגולתי מדי. זה יכול להיות סיבוך רציני ומסכן חיים, במיוחד מכיוון שבעל החיים נושם באופן ספונטני, ולא ניתן לנקוט באמצעי נשימה פולשניים. נמצא מועיל לסגת מעט ממכשירי ההכנה ולהמשיך בצורה שקולה יותר כדי למנוע סיבוך זה. במקרים של דלקת ריאות רלוונטית ונראית לעין המודינמית עם בליטה של הסרעפת בכבד, ניתן להמליץ על ניקוב חד פעמי טרנס-סרעפתי ושאיפה של האוויר הכלוא באמצעות מחט 30 גרם ומזרק קטן כאסטרטגיית הצלה. טכניקה זו הופעלה בהצלחה בחיה אחת כדי להציל אותה תוך ניתוחית.
לבסוף, יש לנקוט בזהירות מיוחדת בעת החלת מלחציים microvascular כדי למנוע כולל רקמת החיבור שמסביב, אשר עלול להוביל חסימה מספקת של כלי הרצוי.
בעוד שפרוטוקול זה מיועד כמדריך שלב אחר שלב עבור זילוח ויסצרלי גלובלי, ניתן להתאים את אתר ההידוק בהתאם לשאלת המחקר הספציפית בשל ההכנה והגיוס הנרחבים של כלי הדם המתוארים באיור 1T-V. לכן, זילוח נבחר של קבוצות איברים או איברים בודדים הוא גם אופציה בעת בחירת אתר הידוק רחוק יותר לאורך עץ כלי הדם, כגון הידוק סלקטיבי של גזע הצליאק עבור איסכמיה בכבד. על ידי הצעת מתודולוגיה מפורטת וניתנת לשחזור, פרוטוקול זה מאפשר גישה סטנדרטית לאיסכמיה עורקית הפיכה מבוקרת, גודש ורידי וזילוח משולב במודלים של חולדות, מה שמוביל לשיפור אמינות הנתונים, חוסן, עצמאות החוקרים ויכולת השוואה במחקרים עתידיים בבעלי חיים. כתוצאה מכך, הוא מייצג כלי חיוני בתוך זרוע המחקר הביו-רפואי, ומציע תובנות לגבי יחסי הגומלין המורכבים בין פגיעה בכלי דם, פגיעה ברקמות והתערבויות טיפוליות. על ידי רתימת הרבגוניות של מערך ניסויי זה, חוקרים יכולים לחקור את התעלומות סביב פתופיזיולוגיה של כלי הדם, לפרוץ גבולות חדשים ברפואה תרגומית, ובסופו של דבר לשפר את תוצאות המטופלים בתחום בריאות כלי הדם.
Disclosures
ללא.
Acknowledgements
המחברים מודים בהכרת תודה לשירות אחסון הנתונים SDS@hd הנתמך על ידי משרד המדע, המחקר והאמנויות באדן-וירטמברג (MWK) וקרן המחקר הגרמנית (DFG) באמצעות מענק INST 35/1314-1 FUGG ו- INST 35/1503-1 FUGG. יתר על כן, המחברים מודים בהכרת תודה על התמיכה של NCT (המרכז הלאומי למחלות גידולים בהיידלברג, גרמניה) באמצעות תוכנית הפוסט-דוקטורט המובנית שלו והתוכנית לאונקולוגיה כירורגית. אנו מכירים גם בתמיכה באמצעות כספי מדינה שאושרו על ידי הפרלמנט הממלכתי של באדן-וירטמברג עבור קמפוס החדשנות בריאות + מדעי החיים הברית היידלברג מנהיים מתוכנית הפוסט-דוקטורט המובנית של אלכסנדר סטודייה-פישר: בינה מלאכותית בבריאות (AIH) - שיתוף פעולה של DKFZ, EMBL, אוניברסיטת היידלברג, בית החולים האוניברסיטאי היידלברג, בית החולים האוניברסיטאי מנהיים, המכון המרכזי לבריאות הנפש, ומכון מקס פלנק למחקר רפואי. יתר על כן, אנו מכירים בתמיכה באמצעות מכון הסרטן DKFZ הקטור במרכז הרפואי האוניברסיטאי מנהיים. עבור דמי הפרסום, אנו מכירים בתמיכה כספית של Deutsche Forschungsgemeinschaft במסגרת תוכנית המימון "Open Access Publikationskosten" וכן מאוניברסיטת היידלברג.
Materials
| Name | Company | Catalog Number | Comments |
| Atraumatic preparation forceps | Aesculap | FB395R | DE BAKEY ATRAUMATA atraumatic forceps, straight |
| Blunt overholt clamp | Aesculap | BJ012R | BABY-MIXTER preparation and ligature clamp, bent, 180 mm |
| Cannula | BD (Beckton, Dickinson) | 301300 | BD Microlance 3 cannula 20 G |
| Fixation rods | legefirm | 500343896 | tuning forks used as y-shaped metal fixation rods |
| Heating pad | Royal Gardineer | IP67 | Royal Gardineer Heating Pad Size S, 20 Watt |
| Plastic perfusor tube | M. Schilling GmbH | S702NC150 | connecting tube COEX 150 cm |
| Preparation scissors | Aesculap | BC177R | JAMESON preparation scissors, bent, fine model, blunt/blunt, 150 mm (6") |
| Silicone vessel loop tie | SERAG WIESSNER | SL26 | silicone vessel loop tie 2,5 mm red |
| Spraque Dawley rat | Janvier Labs | RN-SD-M | Spraque Dawley rat |
| Steel plate | Maschinenbau Feld GmbH | C010206 | Galvanized sheet plate, 40 x 50 cm, thickness 4.0 mm |
| Yasargil clip | Aesculap | FE795K | YASARGIL Aneurysm Clip System Phynox Temporary (Standard) Clip |
| Yasargil clip applicator | Aesculap | FE558K | YASARGIL Aneurysm Clip Applicator Phynox (Standard) |
References
- Carden, D. L., Granger, D. N. Pathophysiology of ischemia-reperfusion injury. J Pathol. 190 (3), 255-266 (2000).
- Balkwill, F., Mantovani, A. Inflammation and cancer: Back to Virchow. Lancet. 357 (9255), 539-545 (2001).
- Cruz, R. J., Garrido, A. G., Ribeiro, C. M., Harada, T., Rocha-E-Silva, M. Regional blood flow distribution and oxygen metabolism during mesenteric ischemia and congestion. J Surg Res. 161 (1), 54-61 (2010).
- Leng, G. C., Davis, M., Baker, D. Bypass surgery for chronic lower limb ischemia. Cochrane Database Syst Rev. 3, Cd002000 (2000).
- Droc, I., Calinescu, F. B., Droc, G., Blaj, C., Dammrau, R. Aortic stenting. Minim Invasive Ther Allied Technol. 24 (5), 296-304 (2015).
- Le Gall, A., et al. Veno-arterial-ecmo in the intensive care unit: From technical aspects to clinical practice. Anaesth Crit Care Pain Med. 37 (3), 259-268 (2018).
- Napp, L. C., Kühn, C., Bauersachs, J. ECMO in cardiac arrest and cardiogenic. Herz. 42 (1), 27-44 (2017).
- Sousa Da Silva, R. X., Weber, A., Dutkowski, P., Clavien, P. A. Machine perfusion in liver transplantation. Hepatology. 76 (5), 1531-1549 (2022).
- Sen Gupta, A. Bio-inspired nanomedicine strategies for artificial blood components. Wiley Interdiscip Rev Nanomed Nanobiotechnol. 9 (6), 1464 (2017).
- Lu, D., et al. Intramuscular microvascular flow sensing for flap monitoring in a porcine model of arterial and venous occlusion. J Reconstr Microsurg. 39 (3), 231-237 (2023).
- Nguyen, G. K., et al. Novel biomarkers of arterial and venous ischemia in microvascular flaps. PLoS One. 8 (8), e71628 (2013).
- Redlin, M., et al. How near-infrared spectroscopy differentiates between lower body ischemia due to arterial occlusion versus venous outflow obstruction. Ann Thorac Surg. 91 (4), 1274-1276 (2011).
- Studier-Fischer, A., et al. Endotracheal intubation via tracheotomy and subsequent thoracotomy in rats for non-survival applications. J Vis Exp. (205), e66684 (2024).
- Nickel, F., et al. Optimization of anastomotic technique and gastric conduit perfusion with hyperspectral imaging and machine learning in an experimental model for minimally invasive esophagectomy. Eur J Surg Oncol. , 106908 (2023).
- Barberio, M., et al. Quantitative fluorescence angiography versus hyperspectral imaging to assess bowel ischemia: A comparative study in enhanced reality. Surgery. 168 (1), 178-184 (2020).
- Doukas, P., et al. Onset of adverse abdominal events due to intestinal ischemia-reperfusion injury after aortic cross-clamping is associated with elevated hsp70 serum levels in the early postoperative phase. Int J Mol Sci. 23 (23), 15063 (2022).
- Mine, Y., et al. Heat shock protein 70 messenger RNA in rat leukocytes elevates after severe intestinal ischemia-reperfusion. J Surg Res. 242, 342-348 (2019).
- Criqui, M. H., et al. Lower extremity peripheral artery disease: Contemporary epidemiology, management gaps, and future directions: A scientific statement from the American Heart Association. Circulation. 144 (9), e171-e191 (2021).
- Seidlitz, S., et al. Robust deep learning-based semantic organ segmentation in hyperspectral images. Med Image Anal. 80, 102488 (2022).
- Studier-Fischer, A., et al. Icg-augmented hyperspectral imaging for visualization of intestinal perfusion compared to conventional icg fluorescence imaging: An experimental study. Int J Surg. 109 (12), 3883-3895 (2023).
- Studier-Fischer, A., et al. Heiporspectral - the heidelberg porcine hyperspectral imaging dataset of 20 physiological organs. Scientific Data. 10 (1), 414 (2023).
- Studier-Fischer, A., et al. Spectral organ fingerprints for machine learning-based intraoperative tissue classification with hyperspectral imaging in a porcine model. Sci Rep. 12 (1), 11028 (2022).
- Mallick, I. H., Yang, W., Winslet, M. C., Seifalian, A. M. Ischemia-reperfusion injury of the intestine and protective strategies against injury. Dig Dis Sci. 49 (9), 1359-1377 (2004).
- Malekinejad, Z., et al. Prazosin treatment protects brain and heart by diminishing oxidative stress and apoptotic pathways after renal ischemia-reperfusion. Drug Res (Stuttg). 72 (6), 336-342 (2022).
- Feldman, Z. M., et al. Inferior mesenteric artery revascularization can supplement salvage of mesenteric ischemia. J Vasc Surg Cases Innov Tech. 9 (3), 101041 (2023).
- Munley, J. A., et al. Chronic mesenteric ischemia-induced intestinal dysbiosis resolved after revascularization. J Vasc Surg Cases Innov Tech. 9 (2), 101084 (2023).
- Lejay, A., et al. Ischemia reperfusion injury, ischemic conditioning and diabetes mellitus. J Mol Cell Cardiol. 91, 11-22 (2016).
- Huang, D., et al. Macrovascular complications in patients with diabetes and prediabetes. Biomed Res Int. 2017, 7839101 (2017).
- Liu, A., et al. Hmgb1 in the ischemic and non-ischemic liver after selective warm ischemia/reperfusion in rats. Histochem Cell Biol. 135 (5), 443-452 (2011).
- Koc, S., Dogan, H. O., Karatas, O., Erdogan, M. M., Polat, V. Mitochondrial homeostasis and mast cells in experimental hepatic ischemia-reperfusion injury of rats. Turk J Gastroenterol. 33 (9), 777-784 (2022).
- Chu, M. J., Vather, R., Hickey, A. J., Phillips, A. R., Bartlett, A. S. Impact of ischaemic preconditioning on experimental steatotic livers following hepatic ischemia-reperfusion injury: A systematic review. HPB (Oxford). 17 (1), 1-10 (2015).
- Chang, M. W., et al. Sitagliptin protects rat kidneys from acute ischemia-reperfusion injury via upregulation of GLP-1 and GLP-1 receptors. Acta Pharmacol Sin. 36 (1), 119-130 (2015).
- Boys, J. A., Toledo, A. H., Anaya-Prado, R., Lopez-Neblina, F., Toledo-Pereyra, L. H. Effects of dantrolene on ischemia-reperfusion injury in animal models: A review of outcomes in heart, brain, liver, and kidney. J. Investig Med. 58 (7), 875-882 (2010).
- Orihashi, K. Mesenteric ischemia in acute aortic dissection. Surg Today. 46 (5), 509-516 (2016).
- Byard, R. W. Acute mesenteric ischemia and unexpected death. J Forensic Leg Med. 19 (4), 185-190 (2012).
- Łagosz, P., Sokolski, M., Biegus, J., Tycinska, A., Zymlinski, R. Elevated intra-abdominal pressure: A review of current knowledge. World J Clin Cases. 10 (10), 3005-3013 (2022).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved