このコンテンツを視聴するには、JoVE 購読が必要です。 サインイン又は無料トライアルを申し込む。
Method Article
健常者と負傷した上腕三頭筋の形態の測定
要約
超音波画像診断は、臨床および研究の現場でよりアクセスしやすくなっており、一貫したプロトコルは、研究間の比較や臨床解釈に有益です。超音波評価のためのこのプロトコルは、健康な腱、腱障害、および破裂した腱のアキレス腱の形態を評価するための有効で信頼性の高い方法です。
要約
アキレス腱の損傷は生涯を通じて発生し、生活の質と全体的な健康に悪影響を与える可能性があります。アキレス腱障害は、一般に、紡錘状腱の肥厚、血管新生、および間質性腱変性に関連する酷使損傷として分類されます。現在の文献では、これらの構造変化は、症状と身体活動レベルの低下、および長期的には症状と下肢機能に関連していることが示唆されています。外科的および非外科的に管理されたアキレス腱断裂は、腱断面積 (CSA) の増加とアキレス腱の延長をもたらします。CSAが大きいほど機能が肯定的に予測されるのに対し、腱の延長が増加するとアキレス腱断裂後の機能が低下すると予測されるため、どちらの構造的転帰も臨床的な意味合いを持っています。アキレス腱の損傷に関連する構造変化が損傷の重症度と損傷の回復の両方に関連していることを考えると、アキレス腱の構造を確実かつ正確に定量化できることが重要です。Silbernagel のグループは、上腕三頭筋、腱、筋、および腱の構造を効率的に評価するための有効で信頼性の高い方法を確立しました。このプロトコルでは、Bモード筋骨格超音波イメージングを使用して、アキレス腱の厚さとCSA、ヒラメ筋の厚さ、および追加の所見(石灰化と滑液包炎)の存在を含む上腕三頭筋の楼骨構造を測定します。Bモード拡張視野は、アキレス腱の長さと腓腹筋の解剖学的CSAを測定するために使用されます。最後に、パワードップラーを使用して腱内新生血管を特定します。上腕三頭筋の腱構造の定量化により、健康な人やアキレス腱損傷者の運動や治療に対する手足間の比較や、運動や治療に対する縦方向の変化を比較することができます。このプロトコルは、これまで多くの調査研究で使用されており、腱の構造と損傷の発症、重症度、および回復との関係を理解する上で価値があることが証明されています。超音波装置がより手頃な価格で携帯可能になるにつれて、このプロトコルは、その迅速かつ効率的な方法を考えると、臨床ツールとして有望であることが証明されています。
概要
アキレス腱は、腓腹筋とヒラメ筋の筋腱接合部に由来し、後踵骨に挿入されます。アキレス腱は、主に密集して組織化されたコラーゲン組織で構成されており、引張強度を最大化するために階層的に配置されています1。アキレス腱は、重い力に耐える能力があるにもかかわらず、生涯を通じていくつかの種類の怪我をする可能性があります。アキレス腱障害やアキレス腱断裂などのこれらの損傷は、しばしば上腕三頭筋スラエと周囲の組織の構造の変化を伴います。アキレス腱症では、患者はしばしば紡錘状腱肥厚、腱炎、コラーゲン分解、および血管および神経組織が腱に増殖するプロセスである血管新生を示します2。さらに、アキレス腱障害に関連する病理学的変化には、傍腱炎、腱内および/または腱内石灰化、および滑液包炎が含まれます 2,3。アキレス腱断裂後、治療に関係なく、構造変化がよく発生し、アキレス腱の肥厚と腱長の増加が含まれます4,5。さらに、上腕三頭筋筋萎縮などの筋肉の変化も、一般的にアキレス腱の損傷に関連しています5,6。
上腕三頭筋と周囲の組織構造を評価する能力は、症状、機能、および予後4,7,8,9に関連することが知られている構造的完全性、組織の質、およびサイズに関する貴重な洞察を提供します。超音波画像診断は、アキレス腱の長さ10、厚さ10,11、断面積(CSA)12、腓腹筋の解剖学的CSA13、および血管新生14,15を含むがこれらに限定されない、これらの構造の信頼性と有効な評価ツールです。これらの測定値の評価は、健康な上腕三頭筋組織の理解、および損傷のリスク、重症度、および回復を評価するための構造変化の定量化、および健康な組織の品質の理解に関する貴重な洞察を提供します16。
上腕三頭筋の構造を評価する上での超音波イメージングの臨床的および研究的有用性にもかかわらず、臨床研究および調査研究17,18の間でイメージング技術および測定パラメータにしばしば違いがあります。その結果、研究間の比較は困難です。したがって、この手法論文の目的は、筋骨格系超音波イメージングを使用して上腕三頭筋、楼頭筋、および腱の構造を効率的に評価するための有効で信頼性の高いプロトコルを説明することです。このプロトコルは、このツールを研究および臨床現場に完全に組み込むことの実現可能性を実証することを目的としています。さらに、健康な上腕三頭筋と負傷した上腕三頭筋の代表値が提供されます。
プロトコル
以下のプロトコルは、安全で倫理的なヒトを対象とした研究を確保するために、大学治験審査委員会によって定められ、承認されたガイドラインに従っています。すべての被験者は、調査研究への参加とデータの普及についてインフォームドコンセントを提供しました。完全なプロトコルは、訓練を受けた超音波検査技師が実行するのに約20分かかります。ただし、評価のニーズごとに個別の測定が行われる場合があります。
1.皮膚のマーキング
- 参加者に台座の端に座り、足をテーブルからぶら下げるように依頼します。
- 内側脛骨プラトーと内側くるぶしの最も遠位な側面を両側に触診し、マークします。同側のマーキング間の距離を測定して、脛骨の長さを決定します。
- 脛骨の長さの25%を計算します。内側脛骨プラトーから遠位にあるこの距離を測定してマークし、腓腹筋の測定位置を示します(図1)。
- 脛骨の長さの30%を計算します。内側くるぶしの最も遠位の側面から近位にあるこの距離を測定してマークし、ヒラメ筋の測定位置を示します(図1)。
- 25%と30%の脛骨の長さを記録して、将来の評価時に同じ位置を縦方向に測定します。
- 参加者に、膝を完全に伸ばし、足を台座の端からリラックスしてぶら下げ、足首を休ませた状態で台座の上で腹臥位に移動するように依頼します(図2)。
- 腓腹筋とヒラメ筋のマーキングを下肢の後面に移します。腓腹筋の中点(2つの筋肉腹の間の最も遠位の点)を触診し、マークします。この位置を触診するために、手動の抵抗に対して穏やかに足底屈をするように参加者に依頼します。
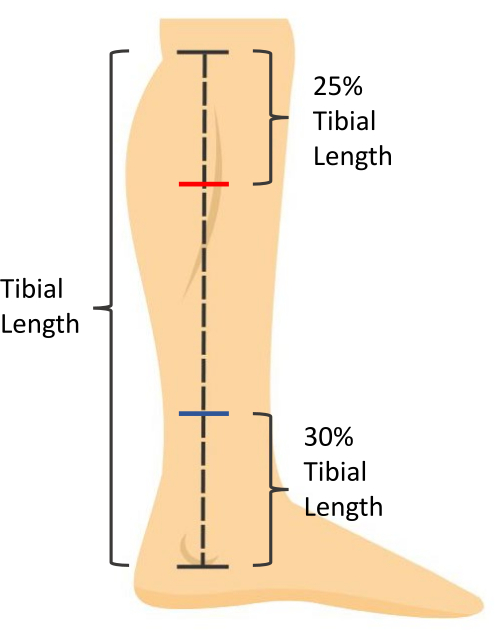
図1:皮膚測定マーキング。 脛骨の長さは、内側脛骨プラトーから内側くるぶしの最も遠位な側面までの距離として測定されます。ヒラメ筋の厚さは、内側くるぶしの最も遠位の側面から近位の脛骨の長さの30%で測定されます(青いマーク)。腓腹筋CSAは、内側脛骨プラトーから遠位の脛骨の長さの25%で測定されます(赤いマーク)。 この図の拡大版を表示するには、ここをクリックしてください。
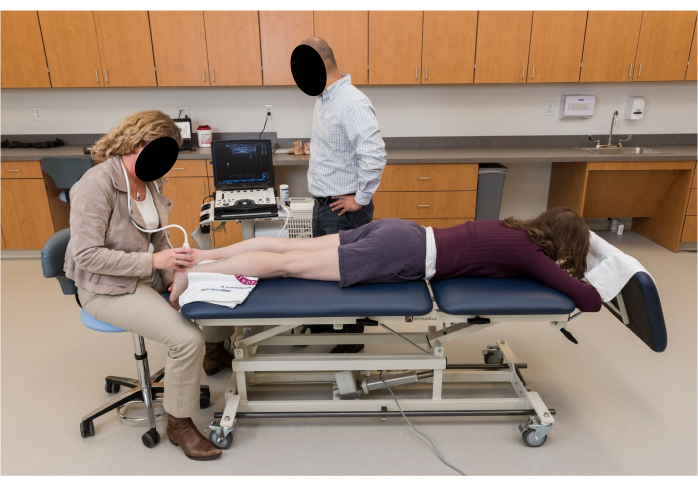
図2:超音波画像診断のための参加者のポジショニング。 参加者は、膝を完全に伸ばし、足を台座の端から離れた安静時の足首の位置でリラックスしてぶら下げた状態でうつ伏せになります。 この図の拡大版を表示するには、ここをクリックしてください。
2.超音波イメージング
注:すべての画像は両足で撮影されます。すべての画像は、アキレス腱の正中線に沿って撮影する必要があります。アキレス腱の内側と外側の境界を触診して、正中線の位置を決定します。
- 上腕三頭筋の可視化のためにパラメータが設定された5cmリニアアレイトランスデューサーを備えたBモード超音波を使用します。視覚化のために、周波数を10MHzに、測定深度を3.5cmに設定します。病巣を 0.75 cm から 1.75 cm の間で調整し、ゲインを 49 に調整して、組織を最適に視覚化します。
注意: 深度、焦点、およびゲインは、視覚化のために必要に応じて調整できます。 - 後部踵骨に超音波ゲルを置きます。プローブを長軸上に保持して、近位の踵骨ノッチを視覚化し、ノッチを超音波プローブの中点に合わせます。この場所をスキンにマークします(図3)。
- アキレス腱の厚さと CSA を測定するための皮膚のマーキングは、参加者によって異なります。次のガイドラインに従って、この位置を決定します。
- 健康な人の場合は、近位の踵骨ノッチから近位2cmを測定し、この位置を皮膚に印を付けます。
- アキレス腱障害の方は、アキレス腱の最も厚い部分を長軸上の超音波プローブで視覚化し、この位置を皮膚に印を付けます。このマーキングの近位踵骨ノッチからの距離を記録し、将来の評価中に同じ位置を縦方向に測定します。
- 目に見える紡錘状肥厚のないアキレス腱炎の人は、触診時に最も ?? の痛みがある場所に皮膚をマークします。.近位踵骨ノッチからこのマーキングまでの距離を記録し、将来の評価時に同じ位置を縦方向に測定します。
- アキレス腱断裂後の個人の場合は、長軸の超音波プローブで断裂の位置を視覚化し、この位置を皮膚に印を付けます。近位踵骨ノッチからこのマーキングまでの距離を記録し、将来の評価時に同じ位置を縦方向に測定します。
- 関与していない肢については、関与する肢と同じ距離で皮膚のマーキングを踵骨近位ノッチから行います。
- 腓腹筋腱長(腓腹筋腱長):視野を広げ、プローブを長軸上に保持して、アキレス腱の挿入を視覚化することにより、踵骨から画像を開始します。アキレス腱の正中線に沿って近位にプローブを滑らせ、筋腓筋接合部が視覚化されるまで、腓腹筋の中点のマークに向かって滑らせます。これで画像は終了します。アキレス腱の全長を3枚の画像で撮影します(図4)。
- ヒラメ筋腱長(Free tendon length):視野を広げ、プローブを長軸上に保持し、アキレス腱の挿入を視覚化して踵骨から画像を開始します。アキレス腱の正中線に沿って、ヒラメ筋の接合部が視覚化されるまで、ヒラメ筋のマークに向かってプローブを近位に滑らせます。アキレス腱の自由腱の長さを3枚の画像に撮ります。
- アキレス腱の厚さ: Bモードビューを使用して、アキレス腱の厚さとCSA用に作成された皮膚マーキングの長軸にプローブを配置します(ステップ2.3)。アキレス腱の太さを3枚の画像で撮影します。
- アキレス腱断面積:Bモードビューを使用して、アキレス腱の厚さとCSA用に作成された皮膚マーキングにゲルスタンドオフパッドを配置します(ステップ2.3)。プローブを短軸に保持して、アキレス腱の断面を3枚の画像に撮ります。
注:腱は異方性の品質です。音波の角度によって、反射して明るく見えるか、反射して暗く見えます(図5)。したがって、プローブを前後に切り替えると、腱の境界を視覚化するのに役立ちます。 - ヒラメ筋の厚さ:Bモードビューを使用して、ヒラメ筋用に作られた皮膚マーキングの長軸にプローブを配置します(内側くるぶしの遠位面からの脛骨の長さの30%)。ヒラメ筋の前縁を視覚化します。ヒラメ筋の厚さ19の画像を3枚撮ります。
- ヒラメ筋と長外性屈筋を区別するには、参加者に足の親指を積極的に曲げて伸ばしてもらいます。これにより、ヒラメ筋線維を動かさずに、長母趾屈筋の線維が動きます。
- 腓腹筋断面積:拡張された視野を使用して、超音波プローブを短軸に保持し、腓腹筋のマーク(内側脛骨プラトーからの脛骨の長さの25%)に沿って保持します。内側腓腹筋の内側境界を視覚化し、プローブを内側から外側に滑らせて、外側腓腹筋の側方境界が視覚化されるまで画像を開始します。gastrocnemius CSA13の画像を3枚撮ります。
- 内側腓腹筋の最も内側の側面を捉えるには、参加者に足を外転させ、股関節をわずかに内部回転させるように依頼する必要があるかもしれません。これが必要な場合は、測定に影響を与えるため、参加者が足を足底屈曲していないことを確認してください。
- Bモードビューを使用して、アキレス腱内(図6D)および/またはアキレス腱挿入部(腱付着部; 図6C)。これらの石灰化は踵骨から付着しておらず、下に影のある高エコー領域として現れ、複数の視野に存在します。画像を撮影して結果を確認します。石灰化がアキレス腱内で発生するのか、腱で発生するのかに注意してください。
- Bモードビューを使用して、滑液包炎の有無を判断します。これは、近位踵骨のアキレス腱の深い低エコー領域 (踵骨後滑液包炎) および/またはアキレス腱挿入の表在性 (皮下踵骨滑液包炎) によって視覚化されます。画像を撮影して結果を確認します(図6B)。
- 超音波のドップラー設定を使用して、アキレス腱内の血管新生の有無を評価します。
- ドップラーボックス(つまり、関心領域)を腱に配置し、超音波プローブを静止させ、組織を押し下げたり膨張させたりすると、血流が閉塞して視覚化できなくなる可能性があるため、避けてください。
- アキレス腱の長さをスキャンし、アーティファクトを防ぐためにプローブを動かさずに腱の各部分を評価するようにしてください。腱の内部または腱と接触して血管系が見える場合は、血流が最大になる領域で3〜3秒のビデオを撮ります(図6A)。
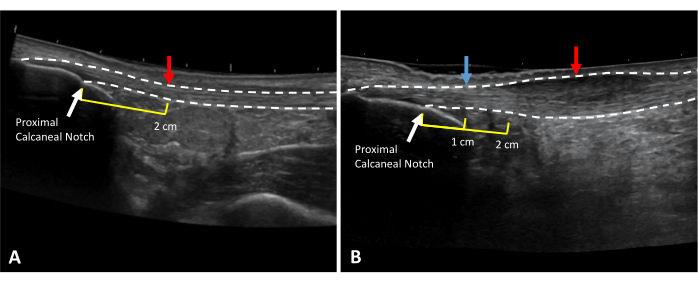
図3:アキレス腱の厚さとCSAの測定位置。 (A)健康で、(B)腱鞘炎性アキレス腱の拡張視野超音波画像。点線は腱の境界線を示します。赤い矢印は測定位置を示します。黄色の線は、近位の踵骨ノッチ(白い矢印)までの近位距離を示しています。2cmマーク(B)で肥厚する場合は、自由腱(青矢印)の健康な部分で健康な腱の太さをとります。 この図の拡大版を表示するには、ここをクリックしてください。
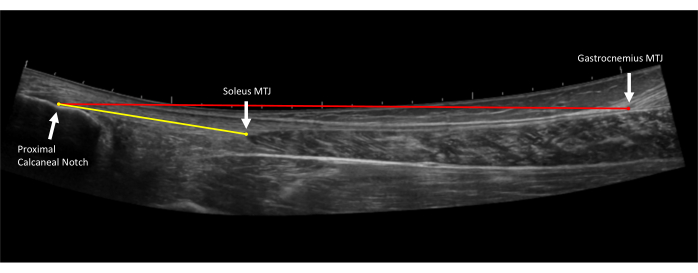
図4:アキレス腱の長さの測定。 アキレス腱の拡張視野超音波画像。自由腱の長さ (黄色の線) は、近位踵骨ノッチの近位アキレス腱挿入からヒラメ筋腱接合部 (MTJ) まで測定されます。腱の全長 (赤線) は、近位踵骨ノッチの近位アキレス腱挿入部から腓腹筋腱接合部 (MTJ) 10 まで測定されます。 この図の拡大版を表示するには、ここをクリックしてください。
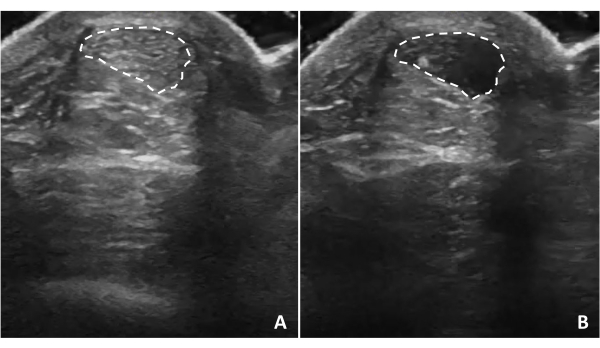
図5:腱の異方性。 アキレス腱の異方性は、超音波が構造に対して垂直でない場合に発生します。超音波プローブを傾けると、超音波と腱の関係に応じて、腱の構造が(A)高エコーまたは(B)低エコーに見えます。点線は腱の境界線を示します。 この図の拡大版を表示するには、ここをクリックしてください。
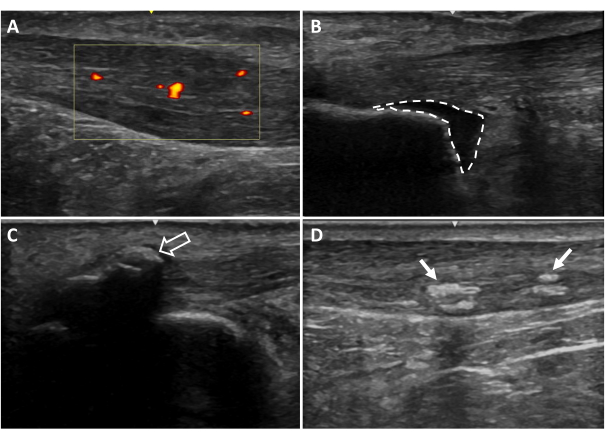
図6:追加の超音波画像所見. (A)血管新生、(B)踵骨後滑液包炎、(C)内皮膜石灰化、(D)腱内石灰化。赤と黄色に着色された領域は、腱の関心領域内の血流を示しています(黄色のボックス)。点線はブルサの境界線を示します。矢印は石灰化を示しています20。 この図の拡大版を表示するには、ここをクリックしてください。
3. 超音波測定
注意: 超音波測定は、それぞれの超音波装置の設定とツールに基づいて、装置で行うことができます。Osirix DICOMビューアなどのソフトウェアで測定するために、画像をエクスポートすることもできます。各メジャーの 3 回の試行の平均が分析に使用されます。
- 腓腹筋腱の長さ(腓腹筋腱の全長):より長い拡張視野腱画像(手順2.4で撮影)を開きます。腱挿入の最も近位点(近位踵骨ノッチ)から腓腹筋腓腸接合部まで測定します(図4)。
- ヒラメ筋腱の長さ(自由腱の長さ):短い方の拡張視野腱画像(手順2.5で撮影)を開きます。腱挿入の最も近位な点(近位踵骨ノッチ)からヒラメ筋腱接合部まで測定します(図4)。
- 2cmの腱の厚さ:ショットの拡張フィールドを開きます view 腱の画像。腱挿入の最も近位点(近位踵骨ノッチ)から2 cmまで測定し、測定の終了を腱の深い境界にします。腱の深い境界のこの点から腱の直接の表面面まで測定して、2cmの腱の厚さを取得します。この測定値は、健康な腱の太さを表す必要があります(図7A)。
- アキレス腱症の場合、この2cmの距離で腱が肥厚している場合は、この測定を行い、近位踵骨ノッチからの距離を記録するために、自由腱の健康な領域を見つけます(図7B)。
注:厚さは、最も表面的なものから深いものまで、腱の生の厚さを表すために使用されます。
- アキレス腱症の場合、この2cmの距離で腱が肥厚している場合は、この測定を行い、近位踵骨ノッチからの距離を記録するために、自由腱の健康な領域を見つけます(図7B)。
- 腱断面積:手順2.7で撮影した画像を開きます。アキレス腱の境界を視覚的に識別し、腱の円周の輪郭を描きます(図8A)。
- 腱の太さ:手順2.6で撮影した画像を開きます。画像の中央で、腱の表層境界から深部境界までのアキレス腱を測定します(図8B)。
- ヒラメ筋の厚さ:手順2.8で撮影した画像を開きます。画像の中央で、ヒラメ筋の表在境界から深境界までを測定します(図9)。
- Gastrocnemius断面積:手順2.9で撮影した画像を開きます。腓腹筋の内側頭部と外側頭部の両方の境界を視覚化し、内側腓腹筋、次に外側腓腹筋頭部の輪郭を描きます(図10)。
- アキレス腱の肥厚:この計算を使用して、アキレス腱症の腱の肥厚の程度を判断します。2 cm(または調整された位置)で厚さを引きます。 図7A)腱の厚さ(図7B)から腱の肥厚を得る(ステップ3.5の測定からステップ3.3の測定を引いたもの)。
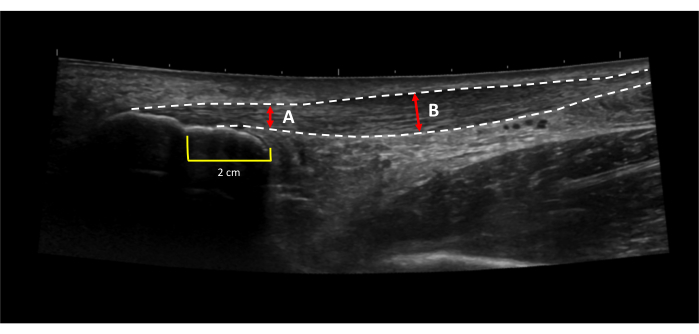
図7:アキレス腱の肥厚。 アキレス腱の肥厚は、(B)腱31の最も厚い部分の厚さから(A)腱の健康な部分の厚さを差し引くことによって計算されます。点線は腱の境界線を示します。赤い線は腱の太さを示しています。黄色の線は、近位踵骨ノッチから近位2cmの距離を示していました。この図の拡大版を表示するには、ここをクリックしてください。
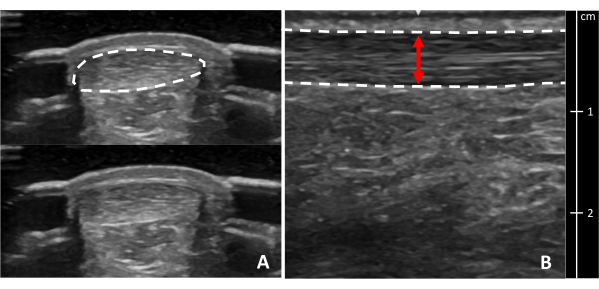
図8:アキレス腱の断面積と厚さ。 アキレス腱の超音波画像 (A) 断面図と (B) 最も厚い部分の縦方向図。点線は腱の境界線を示します。赤い線は腱の太さを示しています。腱の断面は、わかりやすくするために境界線の有無で示されています。 この図の拡大版を表示するには、ここをクリックしてください。
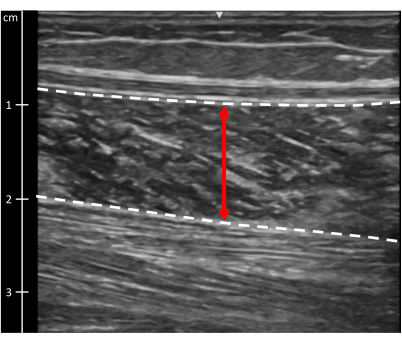
図9:ヒラメ筋の厚さ。 ヒラメ筋の超音波画像。点線は筋肉の境界線を示します。赤い線は筋肉の太さを示しています。 この図の拡大版を表示するには、ここをクリックしてください。
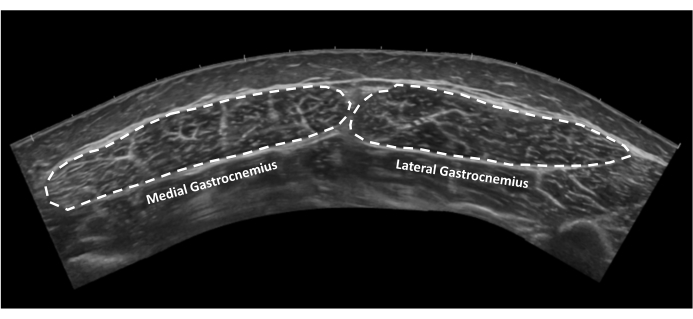
図10:腓腹筋の断面積。 断面の内側および外側の腓腹筋の拡張視野超音波画像。点線は腱の境界線を示します。 この図の拡大版を表示するには、ここをクリックしてください。
結果
このプロトコルの測定値は、信頼性が高く有効であることが実証されています10,20。アキレス腱から腓腹筋までの視野長(クラス間相関係数(ICC):0.944)とアキレス腱からヒラメ筋までの視野長(ICC:0.898)について、優れた信頼性が報告されています10。アキレス腱の長さ測定のグループレベル (MDCグループ) で検出可能な最小の変?...
ディスカッション
方法の有効性と信頼性を確保するためのプロトコルの重要なステップには、超音波検査をガイドするための参加者の皮膚マーキングの使用と、調査研究で使用される測定を実行する個人の必要なトレーニングが含まれます。文書化された特定の場所での皮膚マーキングは、同じ個人の同じ場所で関心のある変数を経時的に一貫して正確に評価する能力を支援します。さらに、同じ体系的な方?...
開示事項
著者には、開示すべき利益相反はありません。
謝辞
著者は、このプロトコルを使用したデータ収集を支援してくれたデラウェア腱研究グループの過去および現在のメンバーに感謝します。この出版物で報告された研究は、米国国立衛生研究所の国立関節炎・筋骨格・皮膚疾患研究所(National Institute of Arthritis and Musculoskeletal and Skin Diseases)が賞番号R01AR072034、R01AR078898、F31AR081663、R21AR067390、米国国立衛生研究所(NIH)のユーニス・ケネディ・シュライバー国立小児保健・人間発達研究所(National Institute of Child Health and Human Development)が賞番号T32HD007490で支援したものです。内容は著者の責任であり、必ずしも国立衛生研究所の公式見解を表すものではありません。この出版物で報告された研究は、スウェーデンスポーツ科学研究評議会、ストックホルム郡評議会(ALFプロジェクト)、およびスウェーデン研究評議会から提供された助成金によっても支援されました。この研究は、理学療法研究財団からの博士課程研究奨学金の促進と、リウマチ研究財団の医学および大学院生の指導によっても部分的に支援されました。
資料
| Name | Company | Catalog Number | Comments |
| Aquaflex Stand Off Pad | Parker Laboratories | E8317C | |
| Aquasonic ultrasound Gel | Parker Laboratories | E8365AF | |
| Linear Array Ultrasound Probe L4-12t-RS | GE Healthcare | 5495987 | |
| LOGIC e Ultrasound | GE Healthcare | E8349PA | |
| Osirix Dicom Viewer | Pixmeo SARL | Software for measurements |
参考文献
- Millar, N. L., et al. Tendinopathy. Nat Rev Dis Primers. 7 (1), 1 (2021).
- Silbernagel, K. G., Hanlon, S., Sprague, A. Current clinical concepts: Conservative management of Achilles tendinopathy. J Athl Train. 55 (5), 438-447 (2020).
- Chimenti, R. L., Cychosz, C. C., Hall, M. M., Phisitkul, P. Current concepts review update: insertional Achilles tendinopathy. Foot Ankle Int. 38 (10), 1160-1169 (2017).
- Zellers, J. A., Pohlig, R. T., Cortes, D. H., Grävare Silbernagel, K. Achilles tendon cross-sectional area at 12 weeks post-rupture relates to 1-year heel-rise height. Knee Surg Sports Traumatol Arthrosc. 28 (1), 245-252 (2020).
- Aufwerber, S., Edman, G., Grävare Silbernagel, K., Ackermann, P. W. Changes in tendon elongation and muscle atrophy over time after Achilles tendon rupture repair: a prospective cohort study on the effects of early functional mobilization. Am J Sports Med. 48 (13), 3296-3305 (2020).
- Heikkinen, J., et al. Tendon length, calf muscle atrophy, and strength deficit after acute Achilles tendon rupture: Long-term follow-up of patients in a previous study. J Bone Joint Surg Am. 99 (18), 1509-1515 (2017).
- Corrigan, P., Cortes, D. H., Pohlig, R. T., Grävare Silbernagel, K. Tendon morphology and mechanical properties are associated with the recovery of symptoms and function in patients with Achilles tendinopathy. Orthop J Sports Med. 8 (4), 2325967120917271 (2020).
- De Jonge, S., et al. Relationship between neovascularization and clinical severity in Achilles tendinopathy in 556 paired measurements. Scand J Med Sci Sports. 24 (5), 773-778 (2014).
- De Jonge, S., et al. The tendon structure returns to asymptomatic values in nonoperatively treated Achilles tendinopathy but is not associated with symptoms: A prospective study. Am J Sports Med. 43 (12), 2950-2958 (2015).
- Silbernagel, K. G., Shelley, K., Powell, S., Varrecchia, S. Extended field of view ultrasound imaging to evaluate Achilles tendon length and thickness: A reliability and validity study. Muscles Ligaments Tendons J. 6 (1), 104-110 (2016).
- Albano, D., et al. Magnetic resonance and ultrasound in Achilles tendinopathy: predictive role and response assessment to platelet-rich plasma and adipose-derived stromal vascular fraction injection. Eur J Radiol. 95, 130-135 (2017).
- Alghamdi, N. H., Killian, M., Aitha, B., Pohlig, R. T., Silbernagel, K. G. Quantifying the dimensions of Achilles tendon insertional area using ultrasound imaging a validity and reliability study. Muscles Ligaments Tendons J. 9 (4), 544-551 (2019).
- Park, E. S., Sim, E., Rha, D. W., Jung, S. Estimation of gastrocnemius muscle volume using ultrasonography in children with spastic cerebral palsy. Yonsei Med J. 55 (4), 1115-1122 (2014).
- Risch, L., et al. Is sonographic assessment of intratendinous blood flow in achilles tendinopathy patients reliable?: Consistency of Doppler ultrasound modes and intra- and inter-observer reliability. Ultrasound Int Open. 2 (1), E13-E18 (2016).
- Risch, L., et al. Reliability of evaluating Achilles tendon vascularization assessed with Doppler ultrasound advanced dynamic flow. J Ultrasound Med. 37 (3), 737-744 (2018).
- Forney, M. C., Delzell, P. B. Musculoskeletal ultrasonography basics. Cleve Clin J Med. 85 (4), 283-300 (2018).
- Dams, O. C., Reininga, I. H. F., Gielen, J. L., van den Akker-Scheek, I., Zwerver, J. Imaging modalities in the diagnosis and monitoring of Achilles tendon ruptures: A systematic review. Injury. 48 (11), 2383-2399 (2017).
- Fredberg, U., Bolvig, L., Andersen, N. T., Stengaard-Pedersen, K. Ultrasonography in evaluation of Achilles and patella tendon thickness. Ultraschall Med. 29 (1), 60-65 (2007).
- Dudley-Javoroski, S., McMullen, T., Borgwardt, M. R., Peranich, L. M., Shields, R. K. Reliability and responsiveness of musculoskeletal ultrasound in subjects with and without spinal cord injury. Ultrasound Med Biol. 36 (10), 1594-1607 (2010).
- Zellers, J. A., Cortes, D. H., Pohlig, R. T., Silbernagel, K. G. Tendon morphology and mechanical properties assessed by ultrasound show change early in recovery and potential prognostic ability for 6-month outcomes. Knee Surg Sports Traumatol Arthrosc. 27 (9), 2831-2839 (2019).
- Zellers, J. A., Bley, B. C., Pohlig, R. T., Alghamdi, N. H., Silbernagel, K. G. Frequency of pathology on diagnostic ultrasound and relationship to patient demographics in individuals with insertional Achilles tendinopathy. Int J Sports Phys Ther. 14 (5), 761-769 (2019).
- de Jonge, S., et al. Incidence of midportion Achilles tendinopathy in the general population. Br J Sports Med. 45 (13), 1026-1028 (2011).
- Lemme, N. J., Li, N. Y., DeFroda, S. F., Kleiner, J., Owens, B. D. Epidemiology of Achilles tendon ruptures in the United States: athletic and nonathletic injuries from 2012 to 2016. Orthop J Sports Med. 6 (11), 2325967118808238 (2018).
- Jackson, J. B., Chu, C. H., Williams, K. A., Bornemann, P. H. Normal ultrasonographic parameters of the posterior tibial, peroneal, and Achilles tendons. Foot Ankle Spec. 12 (5), 480-485 (2019).
- Schmidt, W. A., Schmidt, H., Schicke, B., Gromnica-Ihle, E. Standard reference values for musculoskeletal ultrasonography. Ann Rheum Dis. 63 (8), 988-994 (2004).
- Ackermann, P. W., Hart, D. A. . Metabolic Influences on Risk for Tendon Disorders. , (2016).
- Westh, E., et al. Effect of habitual exercise on the structural and mechanical properties of human tendon, in vivo, in men and women. Scand J Med Sci Sports. 18 (1), 23-30 (2008).
- Cassel, M., et al. Prevalence of Achilles and patellar tendinopathy and their association to intratendinous changes in adolescent athletes. Scand J Med Sci Sports. 25 (3), e310-e318 (2015).
- Hirschmüller, A., et al. Achilles tendon power Doppler sonography in 953 long distance runners - a cross sectional study. Ultraschall Med. 31 (4), 387-393 (2010).
- Radovanović, G., Bohm, S., Arampatzis, A., Legerlotz, K. In Achilles tendinopathy the symptomatic tendon differs from the asymptomatic tendon while exercise therapy has little effect on asymmetries-an ancillary analysis of data from a controlled clinical trial. J Clin Med. 12 (3), 1102 (2023).
- Corrigan, P., Cortes, D. H., Pontiggia, L., Silbernagel, K. G. The degree of tendinosis is related to symptom severity and physical activity levels in patients with midportion Achilles tendinopathy. Int J Sports Phys Ther. 13 (2), 196-207 (2018).
- Enriquez, J. L., Wu, T. S. An introduction to ultrasound equipment and knobology. Crit Care Clin. 30 (1), 25-45 (2014).
- Jacobson, J. A. . Fundamentals of Musculoskeletal Ultrasound 3rd Edition. , (2018).
- Scanlan, K. A. Sonographic artifacts and their origins. AJR Am J Roentgenol. 156 (6), 1267-1272 (1991).
- Gimber, L. H., et al. Artifacts at musculoskeletal US: resident and fellow education feature. Radiographics. 36 (2), 479-480 (2016).
転載および許可
このJoVE論文のテキスト又は図を再利用するための許可を申請します
許可を申請さらに記事を探す
This article has been published
Video Coming Soon
Copyright © 2023 MyJoVE Corporation. All rights reserved