È necessario avere un abbonamento a JoVE per visualizzare questo. Accedi o inizia la tua prova gratuita.
Method Article
Misurazione della morfologia del tricipite surale sano e ferito
In questo articolo
Riepilogo
L'imaging ecografico sta diventando sempre più accessibile in ambito clinico e di ricerca e un protocollo coerente sarà utile per il confronto tra gli studi e per le interpretazioni cliniche. Questo protocollo per la valutazione ecografica è un metodo valido e affidabile per valutare la morfologia del tendine d'Achille in tendini sani, tendinopatici e rotti.
Abstract
Le lesioni del tendine d'Achille si verificano per tutta la durata della vita e possono influire negativamente sulla qualità della vita e sulla salute generale. La tendinopatia di Achille è generalmente classificata come una lesione da uso eccessivo associata all'ispessimento del tendine fusiforme, alla neovascolarizzazione e alla degenerazione del tendine interstiziale. La letteratura attuale suggerisce che questi cambiamenti strutturali sono associati a sintomi e livelli di attività fisica più bassi, nonché a sintomi e funzione degli arti inferiori a lungo termine. Le rotture del tendine d'Achille gestite chirurgicamente e non chirurgicamente provocano un aumento dell'area della sezione trasversale del tendine (CSA) e un allungamento del tendine d'Achille. Entrambi gli esiti strutturali hanno implicazioni cliniche, poiché un CSA più grande predice positivamente la funzione, mentre l'aumento dell'allungamento del tendine predice una funzione ridotta dopo la rottura del tendine d'Achille. Data la relazione tra i cambiamenti strutturali associati alle lesioni del tendine d'Achille sia per la gravità della lesione che per il recupero dalla lesione, è fondamentale essere in grado di quantificare la struttura del tendine d'Achille in modo affidabile e accurato. Il gruppo di Silbernagel ha stabilito un metodo valido e affidabile per valutare in modo efficiente la struttura del muscolo e del tendine del tricipite surale. In questo protocollo, l'ecografia muscoloscheletrica B-mode viene utilizzata per misurare la struttura del tricipite surale, compreso lo spessore del tendine d'Achille e il CSA, lo spessore del soleo e la presenza di ulteriori reperti (calcificazioni e borsiti). Il campo visivo esteso in modalità B viene utilizzato per misurare la lunghezza del tendine d'Achille e il CSA anatomico del gastrocnemio. Infine, il power Doppler viene utilizzato per identificare la neovascolarizzazione intratendinea. La quantificazione della struttura del tricipite surale consente il confronto tra gli arti e i cambiamenti longitudinali in risposta all'esercizio e al trattamento per individui sani e con lesioni al tendine d'Achille. Questo protocollo è stato utilizzato in molti studi di ricerca fino ad oggi e si rivela prezioso per comprendere la relazione tra la struttura del tendine e lo sviluppo, la gravità e il recupero della lesione. Poiché i dispositivi a ultrasuoni stanno diventando più convenienti e portatili, questo protocollo si rivela promettente come strumento clinico, dati i suoi metodi rapidi ed efficienti.
Introduzione
Il tendine d'Achille origina dalle giunzioni miotendinee dei muscoli gastrocnemio e soleo e si inserisce sul calcagno posteriore. Il tendine d'Achille è costituito principalmente da tessuto di collagene densamente imballato e organizzato, disposto in modo gerarchico per massimizzare la resistenza alla trazione1. Nonostante la sua capacità di resistere a forze pesanti, il tendine d'Achille è suscettibile a diversi tipi di lesioni nel corso della vita. Queste lesioni, come la tendinopatia di Achille e le rotture del tendine di Achille, sono spesso accompagnate da cambiamenti nella struttura del tricipite surale e dei tessuti circostanti. Nella tendinopatia di Achille, i pazienti presentano spesso ispessimento del tendine fusiforme, tendinosi, disorganizzazione del collagene e neovascolarizzazione, un processo di proliferazione del tessuto vascolare e neurale nel tendine2. Inoltre, i cambiamenti patologici associati alla tendinopatia di Achille includono paratendinite, calcificazioni intratendinee e/o entesali e borsite 2,3. Dopo la rottura del tendine d'Achille, i cambiamenti strutturali sono eventi comuni, indipendentemente dal trattamento, e includono l'ispessimento del tendine d'Achille e l'aumento della lunghezza del tendine 4,5. Inoltre, anche i cambiamenti muscolari, come l'atrofia muscolare del tricipite sura, sono comunemente associati a lesioni del tendine d'Achille 5,6.
La capacità di valutare il tricipite surale e le strutture tissutali circostanti fornisce preziose informazioni sull'integrità strutturale, la qualità dei tessuti e le dimensioni, che sono note per essere correlate a sintomi, funzione e prognosi 4,7,8,9. L'ecografia è uno strumento di valutazione affidabile e valido di queste strutture, tra cui, a titolo esemplificativo ma non esaustivo, la lunghezza del tendine d'Achille10, lo spessore10,11, l'area della sezione trasversale (CSA)12, il CSA anatomico del gastrocnemio13 e la neovascolarizzazione14,15. La valutazione di queste misure fornisce preziose informazioni sulla comprensione del tessuto sano del tricipite surale, nonché sulla quantificazione delle alterazioni strutturali per valutare il rischio, la gravità e il recupero delle lesioni, nonché sulla comprensione delle qualità dei tessuti sani16.
Nonostante l'utilità clinica e di ricerca dell'ecografia nella valutazione della struttura del tricipite surale, ci sono spesso differenze nelle tecniche di imaging e nei parametri di misurazione tra gli studi clinici e di ricerca17,18. Di conseguenza, i confronti tra gli studi sono difficili. Pertanto, lo scopo di questo articolo è quello di descrivere un protocollo valido e affidabile per valutare in modo efficiente la struttura muscolare e tendinea del tricipite surale utilizzando l'ecografia muscoloscheletrica. Questo protocollo mira a dimostrare la fattibilità dell'integrazione di questo strumento nella ricerca e nei contesti clinici nella sua interezza o come parti specifiche in individui sani e feriti. Inoltre, vengono forniti valori rappresentativi per tricipiti serali sani e feriti.
Protocollo
Il seguente protocollo segue le linee guida stabilite ed è stato approvato dal Comitato di Revisione Istituzionale dell'Università per garantire una ricerca sicura ed etica sui soggetti umani. Tutti i soggetti hanno fornito il consenso informato per la partecipazione agli studi di ricerca e la diffusione dei dati. L'esecuzione dell'intero protocollo richiede circa 20 minuti da parte di un ecografista qualificato. Tuttavia, possono essere effettuate misurazioni individuali in base alle esigenze di valutazione.
1. Marcatura della pelle
- Chiedi al partecipante di sedersi all'estremità di un piedistallo con le gambe che pendono dal tavolo.
- Palpare e marcare bilateralmente il piatto tibiale mediale e l'aspetto più distale del malleolo mediale. Misurare la distanza tra i segni omolaterali per determinare la lunghezza tibiale.
- Calcola il 25% della lunghezza tibiale. Misurare e segnare questa distanza, distale dal piatto tibiale mediale, per indicare la posizione per le misurazioni del gastrocnemio (Figura 1).
- Calcola il 30% della lunghezza tibiale. Misurare e segnare questa distanza, prossimale dall'aspetto più distale del malleolo mediale, per indicare la posizione per le misurazioni del soleo (Figura 1).
- Registrare la lunghezza tibiale del 25% e del 30% per misurare longitudinalmente la stessa posizione durante le valutazioni future.
- Chiedi al partecipante di mettersi in posizione prona sul plinto con le ginocchia completamente distese e i piedi che pendono rilassati dal bordo del plinto con le caviglie in posizione di riposo (Figura 2).
- Trasferire i segni del gastrocnemio e del soleo sulla parte posteriore della parte inferiore della gamba. Palpare e segnare il punto medio del gastrocnemio (il punto più distale tra i due ventri muscolari). Chiedi al partecipante di flettersi delicatamente plantare contro la resistenza manuale per palpare questa posizione.
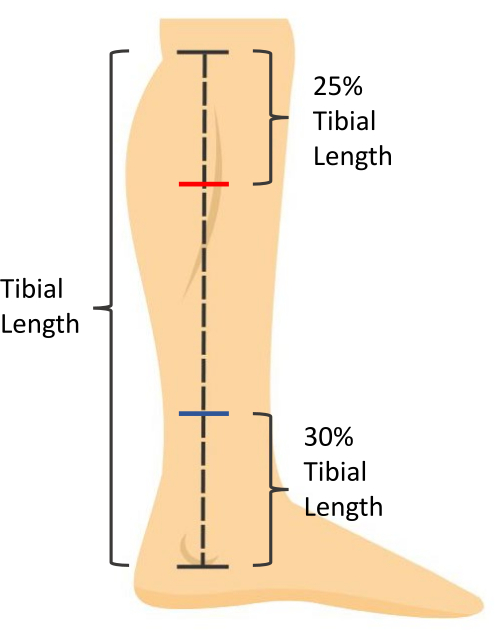
Figura 1: Marcature di misurazione della pelle. La lunghezza tibiale è misurata come la distanza dal piatto tibiale mediale all'aspetto più distale del malleolo mediale. Lo spessore del muscolo soleo viene misurato al 30% della lunghezza tibiale prossimale all'aspetto più distale del malleolo mediale (segno blu). Il CSA del muscolo gastrocnemio viene misurato al 25% della lunghezza tibiale distale al piatto tibiale mediale (segno rosso). Clicca qui per visualizzare una versione più grande di questa figura.
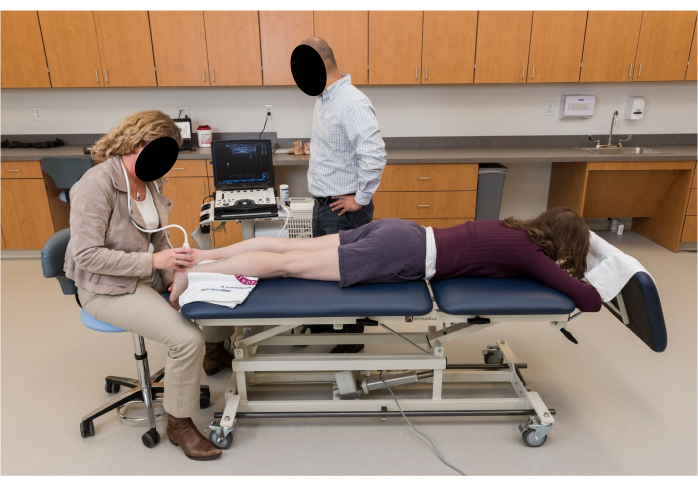
Figura 2: Posizionamento dei partecipanti per l'imaging ecografico. Il partecipante è prono con le ginocchia completamente distese e i piedi appesi rilassati in una posizione di riposo della caviglia dal bordo del plinto. Clicca qui per visualizzare una versione più grande di questa figura.
2. Imaging ecografico
NOTA: Tutte le immagini verranno scattate su entrambe le gambe. Tutte le immagini devono essere scattate lungo la linea mediana del tendine d'Achille. Utilizzare la palpazione dei bordi mediale e laterale del tendine d'Achille per determinare la posizione della linea mediana.
- Utilizzare l'ecografia B-mode con un trasduttore lineare da 5 cm con parametri impostati per la visualizzazione del tricipite surale. Impostare la frequenza su 10 MHz e la profondità di misurazione su 3,5 cm per la visualizzazione. Regolare i fuochi tra 0,75 cm e 1,75 cm con il guadagno regolato a 49 per una visualizzazione ottimale del tessuto.
NOTA: La profondità, i punti focali e il guadagno possono essere regolati in modo appropriato per la visualizzazione. - Posizionare il gel per ultrasuoni sul calcagno posteriore. Tenendo la sonda sull'asse lungo, visualizzare l'incisura calcaneare prossimale e allineare la tacca con il punto medio della sonda ecografica. Segnare questa posizione sulla pelle (Figura 3).
- La marcatura della pelle per la misurazione dello spessore del tendine d'Achille e del CSA varia a seconda del partecipante. Utilizzare le seguenti linee guida per determinare questa posizione.
- Per gli individui sani, misurare 2 cm prossimalmente dalla tacca calcaneare prossimale e segnare questa posizione sulla pelle.
- Per le persone con tendinopatia di Achille, visualizzare la parte più spessa del tendine di Achille con la sonda ecografica sull'asse lungo e segnare questa posizione sulla pelle. Registrare la distanza di questa marcatura dall'incisura calcaneare prossimale per misurare longitudinalmente la stessa posizione durante le valutazioni future.
- Per i soggetti con tendinopatia di Achille senza ispessimento fusiforme visibile, segnare la pelle nella posizione della maggior parte del dolore tendineo alla palpazione. Registrare la distanza di questa marcatura dalla tacca calcaneare prossimale per misurare longitudinalmente la stessa posizione durante le valutazioni future.
- Per le persone che seguono la rottura del tendine d'Achille, visualizzare la posizione della rottura con la sonda ecografica sull'asse lungo e segnare questa posizione sulla pelle. Registrare la distanza di questa marcatura dalla tacca calcaneare prossimale per misurare longitudinalmente la stessa posizione durante le valutazioni future.
- Per l'arto non coinvolto, fare il segno cutaneo alla stessa distanza dall'incisura calcaneare prossimale dell'arto coinvolto.
- Lunghezza del tendine del gastrocnemio (lunghezza completa del tendine): utilizzando un campo visivo esteso e tenendo la sonda sull'asse lungo, iniziare l'immagine dal calcagno visualizzando l'inserzione del tendine d'Achille. Far scorrere la sonda prossimalmente lungo la linea mediana del tendine d'Achille verso il segno nel punto medio del gastrocnemio fino a visualizzare la giunzione miotendinea. Questo terminerà l'immagine. Scatta tre immagini dell'intera lunghezza del tendine d'Achille (Figura 4).
- Lunghezza del tendine soleo (lunghezza del tendine libero): utilizzando un campo visivo esteso e tenendo la sonda sull'asse lungo, iniziare l'immagine dal calcagno visualizzando l'inserzione del tendine d'Achille. Far scorrere la sonda prossimalmente lungo la linea mediana del tendine d'Achille verso il segno al soleo fino a visualizzare la giunzione miotendinea del soleo. Scatta tre immagini della lunghezza del tendine libero di Achille.
- Spessore del tendine d'Achille: utilizzando la visualizzazione in modalità B, posizionare la sonda sull'asse lungo sulla marcatura cutanea effettuata per lo spessore del tendine d'Achille e CSA (passaggio 2.3). Scatta tre immagini dello spessore del tendine d'Achille.
- Area della sezione trasversale del tendine d'Achille: utilizzando la visualizzazione in modalità B, posizionare un cuscinetto distanziatore in gel sulla marcatura cutanea realizzata per lo spessore del tendine d'Achille e CSA (passaggio 2.3). Tenendo la sonda sull'asse corto, scattare tre immagini della sezione trasversale del tendine d'Achille.
NOTA: Il tendine è di qualità anisotropa; a seconda dell'angolazione delle onde sonore, si rifletterà indietro, facendole sembrare luminose, o si rifletterà lontano, facendole sembrare scure (Figura 5). Pertanto, spostando la sonda avanti e indietro sarà possibile visualizzare il bordo del tendine. - Spessore del soleo: utilizzando la vista B-mode, posizionare la sonda sull'asse lungo sulla marcatura cutanea praticata per il soleo (30% della lunghezza tibiale dall'aspetto distale del malleolo mediale). Visualizza il bordo anteriore del muscolo soleo. Prendi tre immagini per lo spessore del soleo19.
- Per distinguere tra il soleo e il flessore lungo dell'alluce, chiedi al partecipante di flettere ed estendere attivamente l'alluce. Ciò causerà il movimento delle fibre del flessore lungo dell'alluce senza spostare le fibre del soleo.
- Area della sezione trasversale del gastrocnemio: utilizzando un campo visivo esteso, tenere la sonda ecografica sull'asse corto e in linea con il segno per il gastrocnemio (25% della lunghezza tibiale dal piatto tibiale mediale). Visualizzare il bordo mediale del gastrocnemio mediale e iniziare l'immagine facendo scorrere la sonda da mediale a laterale fino a visualizzare il bordo laterale del gastrocnemio laterale. Prendi tre immagini per gastrocnemio CSA13.
- Per catturare l'aspetto più mediale del gastrocnemio mediale, potrebbe essere necessario chiedere al partecipante di abdurre le gambe e ruotare leggermente l'anca internamente. Se ciò è necessario, assicurarsi che il partecipante non stia flettendo plantarmente il piede, poiché ciò influirà sulle misurazioni.
- Utilizzando la vista B-mode, determinare la presenza o l'assenza di calcificazioni all'interno del tendine d'Achille (Figura 6D) e/o all'inserzione del tendine d'Achille (entesi; Figura 6C). Queste calcificazioni non sono attaccate dal calcagno e appaiono come aree iperecogene con un'ombra sottostante, presenti in più piani visivi. Scatta un'immagine per confermare i risultati. Notare se le calcificazioni si verificano all'interno del tendine d'Achille o all'entesi.
- Utilizzando la visualizzazione B-mode, determinare la presenza o l'assenza di borsite. Questo è visualizzato da un'area ipoecogena profonda del tendine d'Achille al calcagno prossimale (borsite retrocalcaneare) e/o superficiale all'inserzione del tendine d'Achille (borsite calcaneare sottocutanea). Scattare un'immagine per confermare i risultati (Figura 6B).
- Utilizzando l'impostazione Doppler sull'ecografia, valutare la presenza o l'assenza di neovascolarizzazione all'interno del tendine d'Achille.
- Posizionare la scatola Doppler (cioè la regione di interesse) sul tendine, tenere ferma la sonda ecografica ed evitare di premere o distendere il tessuto in quanto ciò potrebbe occludere e impedire la visualizzazione del flusso sanguigno.
- Scansiona la lunghezza del tendine libero d'Achille, assicurandoti di valutare ogni parte del tendine senza movimento della sonda per prevenire artefatti. Se c'è una vascolarizzazione visibile all'interno o a contatto con il tendine, fare tre video di 3 secondi nella regione con il flusso sanguigno massimo (Figura 6A).
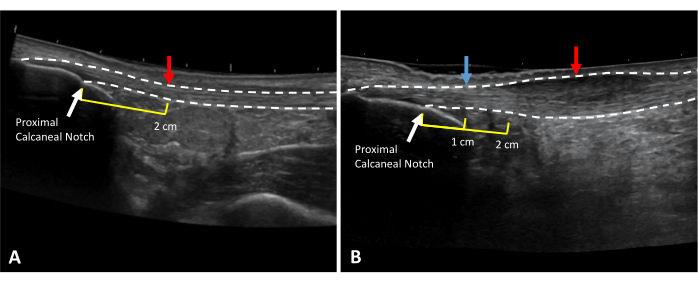
Figura 3: Spessore del tendine d'Achille e posizioni di misurazione CSA. Immagini ecografiche a campo visivo esteso di (A) un tendine d'Achille sano e (B) tendinopatico. Le linee tratteggiate indicano i bordi dei tendini. Le frecce rosse indicano le posizioni di misurazione. Le linee gialle indicano la distanza prossimale all'incisura calcaneare prossimale (freccia bianca). In caso di ispessimento al segno di 2 cm (B), lo spessore del tendine sano deve essere preso in un'area sana del tendine libero (freccia blu). Clicca qui per visualizzare una versione più grande di questa figura.
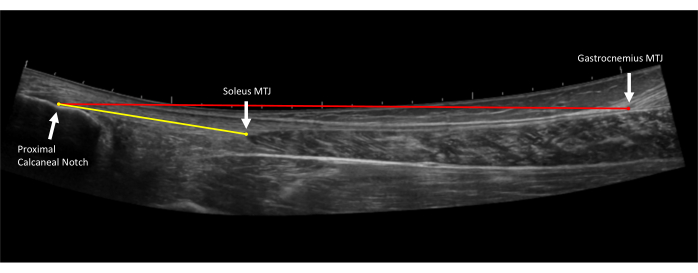
Figura 4: Misurazioni della lunghezza del tendine d'Achille. Immagine ecografica del campo visivo esteso del tendine d'Achille. La lunghezza del tendine libero (linea gialla) è misurata dall'inserzione prossimale del tendine d'Achille sull'incisura calcaneare prossimale alla giunzione miotendinea del soleo (MTJ). La lunghezza completa del tendine (linea rossa) è misurata dall'inserzione prossimale del tendine d'Achille sulla tacca calcaneare prossimale alla giunzione miotendinea gastrocnemia (MTJ)10. Clicca qui per visualizzare una versione più grande di questa figura.
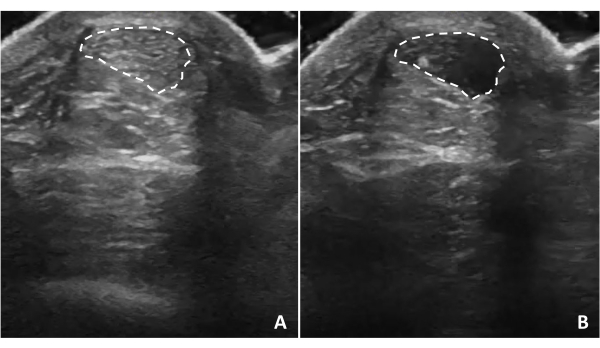
Figura 5: Anisotropia tendinea. L'anisotropia del tendine d'Achille si verifica quando le onde ultrasoniche non sono perpendicolari alla struttura. L'inclinazione della sonda ecografica farà apparire la struttura tendinea (A) iperecogena o (B) ipoecogena a seconda della relazione delle onde ultrasoniche con il tendine. Le linee tratteggiate indicano i bordi dei tendini. Clicca qui per visualizzare una versione più grande di questa figura.
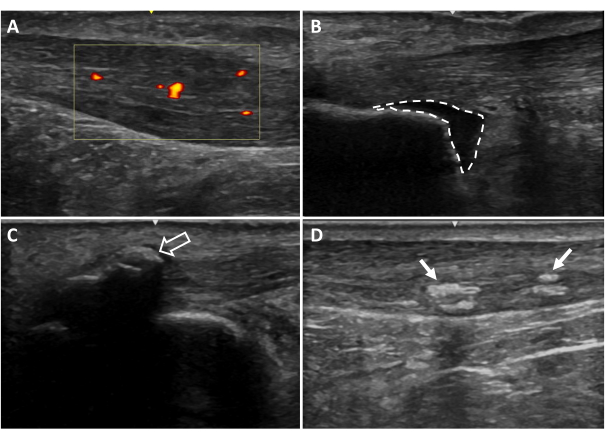
Figura 6: Ulteriori risultati dell'ecografia. (A) Neovascolarizzazione, (B) borsite retrocalcaneare, (C) calcificazioni entesali, (D) calcificazioni intratendinee. Le aree colorate di rosso e giallo indicano il flusso sanguigno all'interno della regione tendinea di interesse (riquadro giallo). Le linee tratteggiate indicano i bordi della borsa. Le frecce indicano le calcificazioni20. Clicca qui per visualizzare una versione più grande di questa figura.
3. Misurazioni ecografiche
NOTA: Le misurazioni a ultrasuoni possono essere effettuate sulla macchina in base alle impostazioni e agli strumenti per la rispettiva macchina a ultrasuoni. Le immagini possono anche essere esportate per effettuare misurazioni su software come il visualizzatore DICOM Osirix. Per l'analisi verrà utilizzata la media dei tre studi per ciascuna misura.
- Lunghezza del tendine del gastrocnemio (lunghezza completa del tendine): aprire l'immagine del tendine con campo visivo esteso più lungo (presa al passaggio 2.4). Misurare dal punto più prossimale dell'inserzione tendinea del tendine (incisura calcaneare prossimale) alla giunzione miotendinea del gastrocnemio (Figura 4).
- Lunghezza del tendine soleo (lunghezza del tendine libero): aprire l'immagine del tendine con campo visivo esteso più corto (ripresa al punto 2.5). Misurare dal punto più prossimale dell'inserzione tendinea (incisura calcaneare prossimale) alla giunzione miotendinea del soleo (Figura 4).
- Spessore del tendine a 2 cm: apre l'immagine del tendine del campo visivo esteso dello sparatutto. Misurare dal punto più prossimale dell'inserzione del tendine (incisura calcaneare prossimale) a 2 cm, con la fine della misurazione sul bordo profondo del tendine. Misurare da questo punto sul bordo profondo del tendine fino all'aspetto superficiale diretto del tendine per ottenere lo spessore del tendine di 2 cm. Questa misura dovrebbe rappresentare lo spessore del tendine sano (Figura 7A).
- Nel caso della tendinopatia di Achille, se il tendine è ispessito a questa distanza di 2 cm, individuare un'area sana nel tendine libero per effettuare questa misurazione e documentare la distanza dall'incisura calcaneare prossimale (Figura 7B).
NOTA: Lo spessore viene utilizzato per descrivere lo spessore grezzo del tendine dal più superficiale al più profondo.
- Nel caso della tendinopatia di Achille, se il tendine è ispessito a questa distanza di 2 cm, individuare un'area sana nel tendine libero per effettuare questa misurazione e documentare la distanza dall'incisura calcaneare prossimale (Figura 7B).
- Area della sezione trasversale del tendine: Aprire l'immagine scattata al punto 2.7. Identificare visivamente i bordi del tendine d'Achille e delineare la circonferenza del tendine (Figura 8A).
- Spessore del tendine: Immagine aperta scattata al punto 2.6. Al centro dell'immagine, misurare il tendine d'Achille dal bordo superficiale al bordo profondo del tendine (Figura 8B).
- Spessore soleo: Aprire l'immagine scattata al punto 2.8. Al centro dell'immagine, misurare dal bordo superficiale al bordo profondo del muscolo soleo (Figura 9).
- Area della sezione trasversale del gastrocnemio: immagine aperta scattata al punto 2.9. Visualizzare i bordi delle teste mediale e laterale del gastrocnemio e delineare il gastrocnemio mediale e poi le teste laterali del gastrocnemio (Figura 10).
- Ispessimento del tendine d'Achille: utilizzare questo calcolo per determinare il grado di ispessimento del tendine nella tendinopatia di Achille. Sottrarre lo spessore a 2 cm (o posizione regolata; Figura 7A) dallo spessore del tendine (Figura 7B) per ottenere l'ispessimento del tendine (misurazione al punto 3.5 meno la misurazione al punto 3.3).
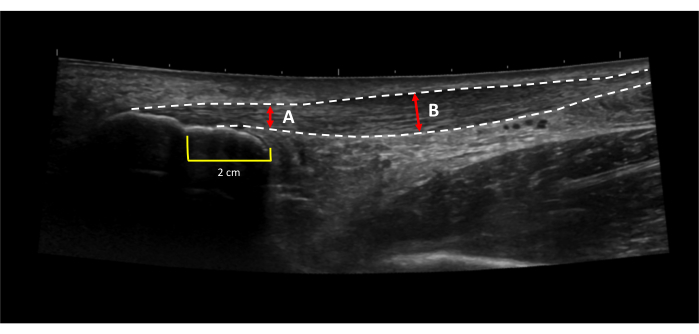
Figura 7: Ispessimento del tendine d'Achille. L'ispessimento del tendine d'Achille viene calcolato sottraendo (A) lo spessore della parte sana del tendine da (B) lo spessore della parte più spessa del tendine31. Le linee tratteggiate indicano i bordi dei tendini. Le linee rosse indicano lo spessore del tendine. Le linee gialle indicavano una distanza di 2 cm prossimale all'incisura calcaneare prossimale. Clicca qui per visualizzare una versione più grande di questa figura.
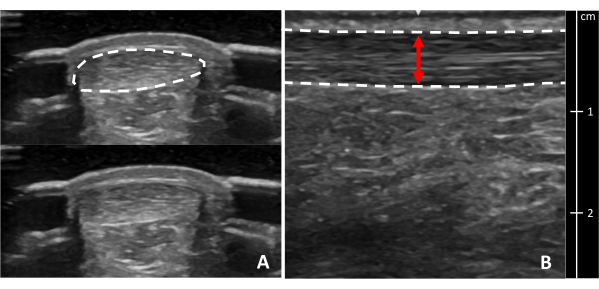
Figura 8: Area e spessore della sezione trasversale del tendine d'Achille. Immagini ecografiche del tendine d'Achille in (A) sezione trasversale e (B) vista longitudinale nella parte più spessa. Le linee tratteggiate indicano i bordi dei tendini. La linea rossa indica lo spessore del tendine. Una sezione trasversale del tendine è mostrata con e senza un bordo per chiarezza. Clicca qui per visualizzare una versione più grande di questa figura.
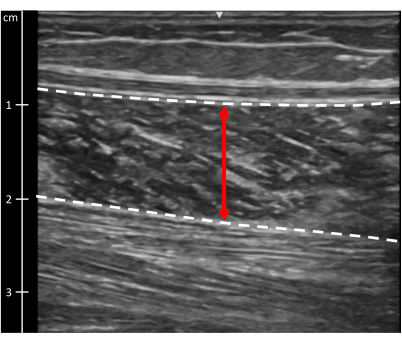
Figura 9: Spessore del muscolo soleo. Immagine ecografica del muscolo soleo. Le linee tratteggiate indicano i bordi muscolari. La linea rossa indica lo spessore muscolare. Clicca qui per visualizzare una versione più grande di questa figura.
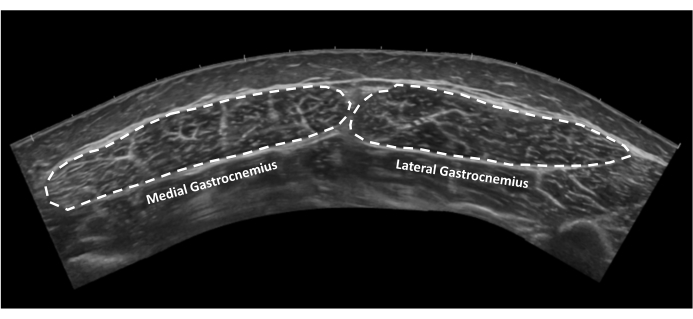
Figura 10: Area della sezione trasversale del muscolo gastrocnemio. Immagine ecografica del campo visivo esteso dei muscoli gastrocnemio mediale e laterale in sezione trasversale. Le linee tratteggiate indicano i bordi dei tendini. Clicca qui per visualizzare una versione più grande di questa figura.
Risultati
Le misure contenute in questo protocollo si sono dimostrate affidabili e valide10,20. È stata riportata un'eccellente affidabilità per l'estensione del campo visivo della lunghezza del tendine d'Achille al gastrocnemio (coefficiente di correlazione interclasse (ICC): 0,944) e della lunghezza del tendine d'Achille al soleo (ICC: 0,898)10. La variazione minima rilevabile a livello di gruppo (gruppo MDC) per le misure di lunghezz...
Discussione
I passaggi critici del protocollo per garantire la validità e l'affidabilità dei metodi includono l'uso di marcature cutanee sui partecipanti per guidare l'esame ecografico e la formazione richiesta delle persone che eseguono le misurazioni utilizzate negli studi di ricerca. Le marcature cutanee in specifiche posizioni documentate aiutano nella capacità di valutare le variabili di interesse in modo coerente e accurato nelle stesse posizioni nello stesso individuo nel tempo. Inoltre, l'applicazione di marcature cutanee...
Divulgazioni
Gli autori non hanno conflitti di interesse da rivelare.
Riconoscimenti
Gli autori desiderano ringraziare i membri passati e attuali del Delaware Tendon Research Group che hanno assistito nella raccolta dei dati utilizzando questo protocollo. La ricerca riportata in questa pubblicazione è stata supportata dal National Institute of Arthritis and Musculoskeletal and Skin Diseases del National Institutes of Health con i numeri di premio R01AR072034, R01AR078898, F31AR081663, R21AR067390 e da Eunice Kennedy Shriver National Institute of Child Health and Human Development del National Institutes of Health con il premio numero T32HD007490. Il contenuto è di esclusiva responsabilità degli autori e non rappresenta necessariamente le opinioni ufficiali del National Institutes of Health. La ricerca riportata in questa pubblicazione è stata sostenuta anche da sovvenzioni fornite dal Consiglio svedese della ricerca per le scienze dello sport, dal Consiglio della contea di Stoccolma (progetto ALF) e dal Consiglio svedese della ricerca. Questo lavoro è stato anche sostenuto in parte da una borsa di studio per la promozione degli studi di dottorato dalla Foundation for Physical Therapy Research e dalla Rheumatology Research Foundation Medical and Graduate Student Preceptorship.
Materiali
| Name | Company | Catalog Number | Comments |
| Aquaflex Stand Off Pad | Parker Laboratories | E8317C | |
| Aquasonic ultrasound Gel | Parker Laboratories | E8365AF | |
| Linear Array Ultrasound Probe L4-12t-RS | GE Healthcare | 5495987 | |
| LOGIC e Ultrasound | GE Healthcare | E8349PA | |
| Osirix Dicom Viewer | Pixmeo SARL | Software for measurements |
Riferimenti
- Millar, N. L., et al. Tendinopathy. Nat Rev Dis Primers. 7 (1), 1 (2021).
- Silbernagel, K. G., Hanlon, S., Sprague, A. Current clinical concepts: Conservative management of Achilles tendinopathy. J Athl Train. 55 (5), 438-447 (2020).
- Chimenti, R. L., Cychosz, C. C., Hall, M. M., Phisitkul, P. Current concepts review update: insertional Achilles tendinopathy. Foot Ankle Int. 38 (10), 1160-1169 (2017).
- Zellers, J. A., Pohlig, R. T., Cortes, D. H., Grävare Silbernagel, K. Achilles tendon cross-sectional area at 12 weeks post-rupture relates to 1-year heel-rise height. Knee Surg Sports Traumatol Arthrosc. 28 (1), 245-252 (2020).
- Aufwerber, S., Edman, G., Grävare Silbernagel, K., Ackermann, P. W. Changes in tendon elongation and muscle atrophy over time after Achilles tendon rupture repair: a prospective cohort study on the effects of early functional mobilization. Am J Sports Med. 48 (13), 3296-3305 (2020).
- Heikkinen, J., et al. Tendon length, calf muscle atrophy, and strength deficit after acute Achilles tendon rupture: Long-term follow-up of patients in a previous study. J Bone Joint Surg Am. 99 (18), 1509-1515 (2017).
- Corrigan, P., Cortes, D. H., Pohlig, R. T., Grävare Silbernagel, K. Tendon morphology and mechanical properties are associated with the recovery of symptoms and function in patients with Achilles tendinopathy. Orthop J Sports Med. 8 (4), 2325967120917271 (2020).
- De Jonge, S., et al. Relationship between neovascularization and clinical severity in Achilles tendinopathy in 556 paired measurements. Scand J Med Sci Sports. 24 (5), 773-778 (2014).
- De Jonge, S., et al. The tendon structure returns to asymptomatic values in nonoperatively treated Achilles tendinopathy but is not associated with symptoms: A prospective study. Am J Sports Med. 43 (12), 2950-2958 (2015).
- Silbernagel, K. G., Shelley, K., Powell, S., Varrecchia, S. Extended field of view ultrasound imaging to evaluate Achilles tendon length and thickness: A reliability and validity study. Muscles Ligaments Tendons J. 6 (1), 104-110 (2016).
- Albano, D., et al. Magnetic resonance and ultrasound in Achilles tendinopathy: predictive role and response assessment to platelet-rich plasma and adipose-derived stromal vascular fraction injection. Eur J Radiol. 95, 130-135 (2017).
- Alghamdi, N. H., Killian, M., Aitha, B., Pohlig, R. T., Silbernagel, K. G. Quantifying the dimensions of Achilles tendon insertional area using ultrasound imaging a validity and reliability study. Muscles Ligaments Tendons J. 9 (4), 544-551 (2019).
- Park, E. S., Sim, E., Rha, D. W., Jung, S. Estimation of gastrocnemius muscle volume using ultrasonography in children with spastic cerebral palsy. Yonsei Med J. 55 (4), 1115-1122 (2014).
- Risch, L., et al. Is sonographic assessment of intratendinous blood flow in achilles tendinopathy patients reliable?: Consistency of Doppler ultrasound modes and intra- and inter-observer reliability. Ultrasound Int Open. 2 (1), E13-E18 (2016).
- Risch, L., et al. Reliability of evaluating Achilles tendon vascularization assessed with Doppler ultrasound advanced dynamic flow. J Ultrasound Med. 37 (3), 737-744 (2018).
- Forney, M. C., Delzell, P. B. Musculoskeletal ultrasonography basics. Cleve Clin J Med. 85 (4), 283-300 (2018).
- Dams, O. C., Reininga, I. H. F., Gielen, J. L., van den Akker-Scheek, I., Zwerver, J. Imaging modalities in the diagnosis and monitoring of Achilles tendon ruptures: A systematic review. Injury. 48 (11), 2383-2399 (2017).
- Fredberg, U., Bolvig, L., Andersen, N. T., Stengaard-Pedersen, K. Ultrasonography in evaluation of Achilles and patella tendon thickness. Ultraschall Med. 29 (1), 60-65 (2007).
- Dudley-Javoroski, S., McMullen, T., Borgwardt, M. R., Peranich, L. M., Shields, R. K. Reliability and responsiveness of musculoskeletal ultrasound in subjects with and without spinal cord injury. Ultrasound Med Biol. 36 (10), 1594-1607 (2010).
- Zellers, J. A., Cortes, D. H., Pohlig, R. T., Silbernagel, K. G. Tendon morphology and mechanical properties assessed by ultrasound show change early in recovery and potential prognostic ability for 6-month outcomes. Knee Surg Sports Traumatol Arthrosc. 27 (9), 2831-2839 (2019).
- Zellers, J. A., Bley, B. C., Pohlig, R. T., Alghamdi, N. H., Silbernagel, K. G. Frequency of pathology on diagnostic ultrasound and relationship to patient demographics in individuals with insertional Achilles tendinopathy. Int J Sports Phys Ther. 14 (5), 761-769 (2019).
- de Jonge, S., et al. Incidence of midportion Achilles tendinopathy in the general population. Br J Sports Med. 45 (13), 1026-1028 (2011).
- Lemme, N. J., Li, N. Y., DeFroda, S. F., Kleiner, J., Owens, B. D. Epidemiology of Achilles tendon ruptures in the United States: athletic and nonathletic injuries from 2012 to 2016. Orthop J Sports Med. 6 (11), 2325967118808238 (2018).
- Jackson, J. B., Chu, C. H., Williams, K. A., Bornemann, P. H. Normal ultrasonographic parameters of the posterior tibial, peroneal, and Achilles tendons. Foot Ankle Spec. 12 (5), 480-485 (2019).
- Schmidt, W. A., Schmidt, H., Schicke, B., Gromnica-Ihle, E. Standard reference values for musculoskeletal ultrasonography. Ann Rheum Dis. 63 (8), 988-994 (2004).
- Ackermann, P. W., Hart, D. A. . Metabolic Influences on Risk for Tendon Disorders. , (2016).
- Westh, E., et al. Effect of habitual exercise on the structural and mechanical properties of human tendon, in vivo, in men and women. Scand J Med Sci Sports. 18 (1), 23-30 (2008).
- Cassel, M., et al. Prevalence of Achilles and patellar tendinopathy and their association to intratendinous changes in adolescent athletes. Scand J Med Sci Sports. 25 (3), e310-e318 (2015).
- Hirschmüller, A., et al. Achilles tendon power Doppler sonography in 953 long distance runners - a cross sectional study. Ultraschall Med. 31 (4), 387-393 (2010).
- Radovanović, G., Bohm, S., Arampatzis, A., Legerlotz, K. In Achilles tendinopathy the symptomatic tendon differs from the asymptomatic tendon while exercise therapy has little effect on asymmetries-an ancillary analysis of data from a controlled clinical trial. J Clin Med. 12 (3), 1102 (2023).
- Corrigan, P., Cortes, D. H., Pontiggia, L., Silbernagel, K. G. The degree of tendinosis is related to symptom severity and physical activity levels in patients with midportion Achilles tendinopathy. Int J Sports Phys Ther. 13 (2), 196-207 (2018).
- Enriquez, J. L., Wu, T. S. An introduction to ultrasound equipment and knobology. Crit Care Clin. 30 (1), 25-45 (2014).
- Jacobson, J. A. . Fundamentals of Musculoskeletal Ultrasound 3rd Edition. , (2018).
- Scanlan, K. A. Sonographic artifacts and their origins. AJR Am J Roentgenol. 156 (6), 1267-1272 (1991).
- Gimber, L. H., et al. Artifacts at musculoskeletal US: resident and fellow education feature. Radiographics. 36 (2), 479-480 (2016).
Ristampe e Autorizzazioni
Richiedi autorizzazione per utilizzare il testo o le figure di questo articolo JoVE
Richiedi AutorizzazioneThis article has been published
Video Coming Soon