A subscription to JoVE is required to view this content. Sign in or start your free trial.
Method Article
استئصال البروستاتا الجذري بمساعدة الروبوت Retzius
In This Article
Summary
استئصال البروستاتا الجذري بمساعدة الروبوت Retzius هو تقنية تمكن من الحفاظ على سلس البول أو تسهيل الشفاء من سلس البول في غالبية المرضى. يجب إبلاغ المرضى بخطر وجود هامش جراحي إيجابي.
Abstract
يتم توفير تقنية استئصال البروستاتا الجذري بمساعدة الروبوت (RS-RARP) والخبرة الأولية معها في مركز واحد. يتم وصف هذه التقنية خطوة بخطوة ويتم توضيحها بشكل أكبر من خلال مقطع فيديو لتعزيز قابلية التكرار. تم تقييم النتائج المبكرة للأورام والوظيفية. في المجموع ، تم تضمين 77 مريضا مع متابعة متوسطة لمدة 11 شهرا (النطاق: 3-21 شهرا). واحد وخمسون في المئة من المرضى لديهم سرطان البروستاتا المحلي عالي الخطورة أو المتقدم محليا. لم تكن هناك مضاعفات أثناء العملية الجراحية ، وكانت جميع المضاعفات عالية الجودة (2.6٪) مرتبطة بتشريح العقدة الليمفاوية الحوضية التي أجريت بالتزامن مع RS-RARP. كان متوسط وقت العملية 160 دقيقة (النطاق: 122-265 دقيقة) وكان متوسط الإقامة في المستشفى 3 أيام (النطاق: 3-8). تم الإبلاغ عن هامش جراحي إيجابي بنسبة 42.9٪. وبلغت نسبة البقاء على قيد الحياة الخالية من التكرار البيوكيميائية لمدة عام واحد 90.1٪. بعد 6 أشهر ، كان جميع المرضى قارة اجتماعية وبعد 1 سنة ، كان 94.3٪ قارة بالكامل. من بين المرضى النشطين جنسيا الذين خضعوا لتجنيب الأعصاب من جانب واحد على الأقل ، تمكن 43.3٪ من الجماع الجنسي. تؤكد هذه السلسلة على السلامة الجراحية لأداء RS-RARP من خلال تقنية موحدة وتؤكد التأثير المفيد على العودة المبكرة لسلس البول. يحتاج المريض إلى أن يكون على علم بخطر وجود هامش جراحي إيجابي.
Introduction
لعلاج الحالات الموضعية والمختارة من سرطان البروستاتا المتقدم محليا ، يعد استئصال البروستاتا الجذري أحد خيارات العلاج الموصى بها1. تتمتع التقنيات طفيفة التوغل (تنظير البطن التقليدي وتنظير البطن بمساعدة الروبوت) بميزة تقليل فقدان الدم وألم ما بعد الجراحة ومدة دخول المستشفى مقارنة باستئصال البروستاتا الجذري المفتوح 2,3. من بين التقنيات طفيفة التوغل ، تجمع الجراحة بمساعدة الروبوت بين مزايا الجراحة طفيفة التوغل مع زيادة البراعة وحرية حركة الأدوات الجراحية ومع الرؤية المحيطة بالجراحة ثلاثية الأبعاد. في البلدان ذات الموارد الجيدة ، أصبح استئصال البروستاتا الجذري بمساعدة الروبوت (RARP) هو الوضع السائد لإجراء استئصال البروستاتا الجذري4.
سلس البول، المؤقت أو النهائي، هو أحد الآثار الجانبية الشائعة لاستئصال البروستاتا الجذري، بغض النظر عن الطريقة التي تم إجراؤه بها5. مع فتح (البطن) ، بالمنظار ، و "قياسي" الأمامي RARP (SA-RARP) ، يتم إجراء استئصال البروستاتا الجذري عن طريق نهج أمامي يتم فيه فتح مساحة خلف العانة (Retzius)6. بفضل زيادة البراعة المرتبطة ب RARP ، يمكن اتباع نهج تشريحي بديل يتم فيه استئصال البروستاتا من خلال الجيب المستقيمي أو حقيبة دوغلاس كما وصفها Galfano et al.7 لأول مرة. هذا النهج الخلفي يترك مساحة Retzius سليمة ("RARP تجنيب Retzius"; RS-RARP). يبدو أن الميزة الرئيسية ل RS-RARP هي التعافي الأعلى والأسرع لسلس البول8. تهدف هذه الدراسة إلى وصف مفصل (على النحو الذي اقترحه فريق توافق الآراء في باسادينا 9) خطوات RS-RARP المدعومة بالمواد السمعية البصرية والإبلاغ عن النتائج الوظيفية والأورام المبكرة للحالات الأولىفي مركز واحد.
Protocol
تم تقديم هذه الدراسة إلى لجنة الأخلاقيات المحلية في مستشفى جامعة غنت وتم منح الموافقة المؤسسية (EC UZG 2019/1506). تم تسجيل الدراسة في سجل الدراسات البلجيكي تحت المرجع B670201941650. قدم جميع المرضى موافقة خطية مستنيرة.
1. إعداد المريض وتحديد المواقع
- اعداد
- اتبع الإرشادات المعاصرة المقبولة دوليا لتشخيص سرطان البروستاتا ووضع مؤشر لاستئصال البروستاتا الجذري1. استخدم التصوير بالرنين المغناطيسي متعدد المعلمات للتدريج الموضعي لأن هذا يوفر معلومات مهمة حول حجم البروستاتا ، وتضخم البروستاتا المصاحب والفص المتوسط ، وموقع الورم وامتداده. سيساعد ذلك في اتخاذ قرار بشأن ما إذا كان سيتم إجراء تجنيب الأعصاب و / أو تجنيب عنق المثانة10. تأكد من توفر هذا التصوير في وقت العملية.
- تقديم RS-RARP للمرضى الذين يعانون من سرطان البروستاتا المحلي أو المتقدم محليا ومتوسط العمر المتوقع >10 سنوات. ناقش خيارات العلاج البديلة مثل المراقبة النشطة، والطرائق الأخرى لاستئصال البروستاتا الجذري، والتشعيع كلما كان ذلك ممكنا. لا تقدم RS-RARP للمرضى الذين يعانون من سرطان البروستاتا النقيلي.
- استبعاد الحالات الطبية التي هي مؤشر مضاد للجراحة الروبوتية في وضع Trendelenburg الحاد عن طريق فحص التخدير قبل الجراحة. إذا كانت هذه الحالات الطبية موجودة ، فقم بعلاجها أولا (إن أمكن) أو ناقش العلاج البديل مع المريض. قم بتضمين نوع وفحص دم المريض في التقييم قبل الجراحة في الحالة النادرة التي يكون فيها نقل الدم ضروريا.
- إدارة ناتريوملوريل سلفواسيتات-سوربيتول-ناتريومسيترايتيديهيدرات كليسما 4-8 ساعة قبل العملية لتنظيف المستقيم. اسمح بتناول الطعام وتناول السوائل الصافية حتى 6 ساعات و 4 ساعات قبل الحث ، على التوالي.
- إجراء التخدير العام مع التنبيب داخل القصبة الهوائية. إدارة لقطة وقائية من طلقة واحدة من سيفازولين 2g في الحث.
- أدخل خطا وريديا محيطيا واحدا من العيار الكبير وخطا شريانيا واحدا لضمان الوصول إلى الجهاز الدوري ومراقبته. استخدم قياس النبض ومراقبة القلب من 4 رصاص أثناء الإجراء بأكمله.
- تحديد المواقع
- ضع المريض في وضع ضعيف. ضع وثبت الذراعين على طول جسم المريض وقم بتأمين الساقين بواسطة حزام على مستوى الركبتين. قم بتأمين أي نقاط ضغط باستخدام وسادات الهلام.
ملاحظة: يرتدي المريض جوارب رادعة للصمة الخثارية. - ضع دعامات الكتف لتجنب التحول بسبب وضع Trendelenburg الحاد. قم بتثبيت صدر المريض على الطاولة بشريط لاصق (عرض 7.5 سم) لمنع المزيد من التحول. قم بتغطية المريض بجهاز بطانية الاحترار الصدري.
- تطهير المجال الجراحي بواسطة محلول كحولي من البوفيدون اليود أو ، بدلا من ذلك ، عن طريق الكلورهيكسيدين في حالة حساسية اليود. قم بتضمين البطن الأمامي والفخذين والأعضاء التناسلية في المجال الجراحي. نعلق الستائر المعقمة على حدود الحقل بعد التطهير.
- ضع قسطرة لاتكس عبر الإحليل 16 فهرنهايت مغلفة بالهيدروجيل لضمان تصريف البول وإفراغ المثانة في وقت إدخال المبزل. تأكد من سهولة الوصول إلى القسطرة عبر الإحليل لأنها ستساعد في تحديد مجرى البول لاحقا أثناء العملية.
- ضع المريض في وضع ضعيف. ضع وثبت الذراعين على طول جسم المريض وقم بتأمين الساقين بواسطة حزام على مستوى الركبتين. قم بتأمين أي نقاط ضغط باستخدام وسادات الهلام.
2. إرساء النظام الآلي
- قم بتغطية الأذرع الروبوتية لعربة المريض بستائر معقمة لأنها ستكون على اتصال لاحقا بالمجال الجراحي. استخدم كاميرا بزاوية 30 درجة.
ملاحظة: يستخدم نظام دافنشي شي لهذه العملية (الشكل 1). يتكون هذا النظام من ثلاثة أجزاء أساسية: وحدة تحكم الجراح التي يتم وضعها على مسافة من طاولة العمليات. عربة للمرضى مع أربعة أذرع روبوتية سيتم إرساؤها على المبزل وعربة رؤية مع شاشة لممرضة فرك ومساعد ، ونظام الكي الكهربائي و CO 2-insufflator الموضوعة جنبا إلى جنب مع المريض. - إدخال تروكار
- إدخال مبزل الكاميرا
- قم بعمل شق جلدي طوليا يزيد عن 2-2.5 سم حوالي 1 سم فوق السرة. تشريح الأنسجة الدهنية تحت الجلد بصراحة حتى يتم تحديد اللفافة المستقيمة.
- شق اللفافة المستقيمة طوليا ووضع خيوط البقاء متعددة الغلاكتين 1 القابلة للامتصاص في اللفافة على كلا الجانبين.
- افتح الصفاق بالمقص. تأكد من خلال الجس الرقمي بالسبابة أنه لا يوجد اتصال للأمعاء بهذه الفتحة.
- أدخل مبزل كاميرا روبوتية مقاس 8 مم مع مخروط حسون في التجويف البريتوني. نعلق المشابك من المخاريط إلى خيوط البقاء في اللفافة.
- قم بتوصيل مبزل الكاميرا بجهاز نفخ CO2 وقم بتضخيمه إلى ضغط 12-15 مم زئبق. أحضر المريض في وضع Trendelenburg 30-35 درجة لتحرير الحوض الصغير من الأمعاء الصغيرة. تأكد من عدم وجود تحول في الجسم أثناء وضع Trendelenburg الحاد.
- ضع على المستوى الأفقي لمبزل الكاميرا ، اثنين وواحد 8 مم للأدوات الروبوتية ، على التوالي ، على الجانبين الأيسر والأيمن من مبزل الكاميرا مع مسافة 6-8 سم بين أي مبزل آلي. ضع جميع المبزل تحت الرؤية المباشرة باستخدام الكاميرا. استخدم مانع الطرف الحاد لوضع المبزل.
- ضع مبزل مساعد 5 مم 5 سم في الجمجمة إلى خط الوسط بين مبزل الكاميرا والمبزل الروبوتي الصحيح. ضع مبزل مساعد مقاس 12 مم على ارتفاع 3 سم فوق السنسنة الحرقفية الأمامية اليمنى العليا.
ملاحظة: المساعد في الجانب الأيمن للمريض بينما ممرضة الفرك في الجانب الأيسر للمريض. - افصل كابل النفخ في مبزل الكاميرا وقم بتوصيل المبزل المساعد مقاس 12 مم.
- إدخال مبزل الكاميرا
- إرساء عربة المريض وإدخال الأدوات الروبوتية
- حرك عربة المريض إلى الجانب الأيمن من المريض حتى يمكن توصيل الذراع الثالث بمبزل الكاميرا. تحسين وضع عربة المريض بشكل أكبر باستخدام التطبيق التلقائي للنظام. قم بتوصيل المبزل الثلاثة الأخرى مقاس 8 مم بمسافة 10 سم على الأقل بين الذراعين لتجنب الاصطدام أثناء الحركات التشغيلية.
- استخدم كأدوات روبوتية ، ومقص منحني أحادي القطب ، وملقط ثنائي القطب ، وملقط كاديير ، وسائق إبرة كبير. في بداية العملية ، ضع المقص أحادي القطب في المبزل الروبوتي الأيمن ، والملقط ثنائي القطب في المبزل الروبوتي الأيسر الإنسي ، وملقط Cadiere في المبزل الروبوتي الأيسر الجانبي.
- التحكم في إدخال الأدوات الروبوتية عن طريق رؤية مباشرة لتجنب ثقب الأحشاء أو الالتصاقات الأذن أو هياكل الأوعية الدموية.
- كأدوات مساعدة ، استخدم جهاز الري بالشفط بالمنظار الموجود في المبزل المساعد 5 مم والإمساك بالمنظار الموضوع في المبزل المساعد 12 مم. يتم ذلك في وحدة تحكم الجراح لبدء الجزء بمساعدة الروبوت من العملية.
ملاحظة: يتم التعامل مع هذه الأدوات بالمنظار من قبل المساعد ولا يتم توصيلها بأذرع روبوتية.
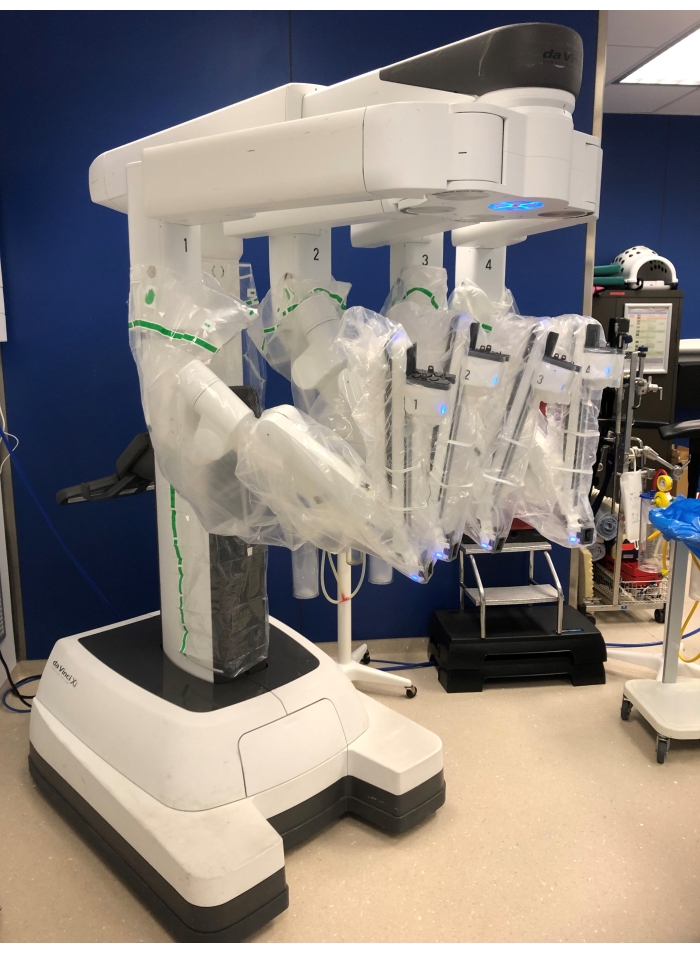
الشكل 1: عربة المريض مع 4 أذرع روبوتية. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
3. تشريح الحويصلات المنوية
- الوصول إلى الحوض الصغير
- قم بإجراء انحلال الالتصاق عن طريق إطلاق أي التصاقات تعيق الوصول السهل إلى الحوض الصغير والحقيبة المستقيمية. قم بإجراء انحلال الالتصاق هذا باستخدام العدسة التي تحولت 30 درجة لأسفل.
- تسهيل الوصول إلى الجيب المستقيمي (أو دوغلاس) عن طريق دفع المثانة لأعلى باستخدام ملقط كاديير ودفع المستقيم لأسفل باستخدام جهاز الري بالشفط.
- الوصول إلى الحويصلات المنوية
- شق الصفاق فوق الأسهر على كلا الجانبين واستمر في الوسطي حتى تصل هذه الشقوق إلى بعضها البعض.
ملاحظة: يتم التعرف على الأسهر بسهولة أكبر عندما يعبر فوق الأوعية الحرقفية الخارجية ، خاصة عند الرجال الذين يعانون من السمنة المفرطة. - عند الحافة الجانبية للشق ، قم بتشريح الأسهر بطريقة محيطية وتجاوزه. تشريح الأسهر يؤجل إنسيابيا حتى يتم الوصول إلى طرف الحويصلة المنوية.
- شق الصفاق فوق الأسهر على كلا الجانبين واستمر في الوسطي حتى تصل هذه الشقوق إلى بعضها البعض.
- تشريح الحويصلات المنوية
- قشر لفافة Denonvilliers بشكل إنسي من الأسهر في حالة عدم وجود دليل على غزو الحويصلة المنوية. إذا كان هناك اشتباه في غزو الحويصلة المنوية ، فقم بشق لفافة Denonvilliers على بعد 1-2 مم أسفل الحافة السفلية للحويصلة المنوية لضمان هامش جراحي آمن.
- قم بتأمين الأوعية التي تدخل إليها عند الطرف والسطح الجانبي للحويصلة المنوية عن طريق الإرقاء ثنائي القطب أو باستخدام مقاطع معدنية 5 مم ونقلها. استمر في هذا التشريح حتى يتم الوصول إلى قاعدة البروستاتا. تنفيذ نفس الإجراء على الجانب الآخر.
ملاحظة: تكون أعصاب الانتصاب قريبة من الطرف ويجب تجنب السطح الجانبي للحويصلات المنوية والتخثر أحادي القطب في حالة محاولة تجنيب الأعصاب.
4. تشريح ما بعد الجانبي للبروستاتا
- التشريح الجانبي للبروستاتا
- اسحب الحويصلة المنوية عن طريق ملقط Cadiere للجانب الأيمن وبواسطة الماسك المساعد بالمنظار للجانب الأيسر. هذا يسمح بتصور الأنسجة الدهنية في مثلث بين قاعدة الحويصلة المنوية والمنطقة الجانبية لقاعدة البروستاتا.
ملاحظة: يقع هذا المثلث فوق أعصاب الانتصاب وعنيق البروستاتا. - قم بإجراء تشريح حاد في هذا النسيج الدهني على طول السطح الجانبي للبروستاتا حتى يتم مواجهة انعكاس اللفافة داخل الحوض. قم بإجراء الإرقاء بواسطة الملقط ثنائي القطب لأن التيار الأحادي القطب يمكن أن يتلف أعصاب الانتصاب.
- اسحب الحويصلة المنوية عن طريق ملقط Cadiere للجانب الأيمن وبواسطة الماسك المساعد بالمنظار للجانب الأيسر. هذا يسمح بتصور الأنسجة الدهنية في مثلث بين قاعدة الحويصلة المنوية والمنطقة الجانبية لقاعدة البروستاتا.
- تعليق الصفاق
- تسهيل الوصول إلى عنق البروستاتا والمثانة عن طريق غرزتين معلقتين من خلال الجزء العلوي من الشق البريتوني.
- أدخل برنامج تشغيل الإبرة الكبير في الذراع الروبوتية اليمنى. ضع إبرة مستقيمة مع خياطة غير قابلة للامتصاص من خلال جدار البطن 2-3 سم فوق عظم العانة فقط من الرباط السري الإنسي.
- ثقب الجزء العلوي من شق الصفاق والأنسجة الدهنية الكامنة باستخدام الإبرة المستقيمة. أعد الإبرة خارج الجسم بالقرب من مجرى الإدخال. حافظ على غرزة التعليق هذه تحت التوتر باستخدام مشبك البعوض خارج البطن. افعل الشيء نفسه على الجانب المقابل.
- تشريح البروستاتا الخلفي
- قم بإزالة برنامج تشغيل الإبرة وأعد المقص المنحني في الذراع الروبوتية اليمنى. اسحب الحويصلات المنوية لأعلى وجانبية قليلا باستخدام ملقط Cadiere ومساعد الإمساك بالمنظار للجانبين الأيسر والأيمن ، على التوالي ، لجعل لفافة Denonvilliers تحت التوتر.
- التعامل مع أعصاب الانتصاب.
- نهج تجنيب الأعصاب الثنائية: تطوير مستوى عن طريق تشريح حاد بين اللفافة البروستاتيكية ولفافة Denonvilliers حتى قمة البروستاتا وأفقيا حتى يتم مواجهة أوعية البروستاتا.
- نهج عدم تجنيب الأعصاب: شق لفافة Denonvilliers 1-2 مم تحت قاعدة البروستاتا. تشريح السطح الأمامي للمستقيم وأكثر أفقيا في الأنسجة الدهنية حول المستقيم.
- نهج تجنيب الأعصاب من جانب واحد: تنفيذ الخطوة 4.3.2.1 في موقع تجنيب الأعصاب والخطوة 4.3.2.2 في موقع تجنيب الأعصاب غير العصبية. قم بشق لفافة Denonvilliers عند خط الوسط فوق جدار المستقيم.
- الإرقاء من عنيق البروستاتا وتشريح حزمة الأوعية الدموية العصبية
- الوصول إلى الجانب الأيمن: أمسك بقاعدة البروستاتا باستخدام ملقط Cadiere أسفل مرفق الحويصلة المنوية الجانبية. اسحب قاعدة البروستاتا بشكل إنسي ولأعلى قليلا لجعل عنيق البروستاتا تحت التوتر.
- اصنع نافذة باستخدام المقص أحادي القطب في عنيق البروستاتا وقم بتأمين هذا الجزء من عنيق باستخدام مشبك قفل بوليمر كبير يتم تطبيقه من خلال المبزل المساعد مقاس 12 مم. انقل هذا الجزء من عنيق في الجانب البروستاتي من المقطع.
- كرر 4.4.2 (عادة 2-3 مرات) حتى يتم تأمين عنيق البروستاتا بأكمله. حافظ على التوتر على عنيق البروستاتا بعد كل مرة يتم فيها نقل جزء من عنيق.
- كرر الخطوة 4.4.2 حتى يتم الوصول إلى قمة البروستاتا. حافظ على مسافة آمنة من سطح البروستاتا في كل مرة يتم فيها عمل نافذة.
ملاحظة: هذا سوف يضحي بالحزمة العصبية الوعائية التي تحتوي على أعصاب الانتصاب. - قشر الحزمة العصبية الوعائية من اللفافة البروستاتيكية عن طريق التشريح الحاد وعن طريق إبقاء الحزمة تحت توتر طفيف باستخدام التراجع الإنسي التدريجي والتصاعدي باستخدام ملقط كاديير.
- تأمين الأوعية الصغيرة المتصلة بالبروستاتا بواسطة مشابك معدنية 5 مم ونقلها بالمقص. استمر حتى يتم الوصول إلى قمة البروستاتا. تأكد من الشفط والري بواسطة المساعد من خلال المبزل 5 مم عند الحاجة.
- الوصول إلى الجانب الأيسر: قم بتبديل ملقط Cadiere إلى المبزل الإنسي على الجانب الأيسر والملقط ثنائي القطب إلى المبزل الجانبي على الجانب الأيسر. سحب قاعدة البروستاتا عن طريق الإنسي والأعلى. استخدم المعصم الداخلي للأداة لإنشاء زاوية 90 درجة لأسفل يمكن للمساعد من خلالها الوصول بسهولة لوضع المقاطع. كرر الإجراء على الجانب الأيسر كما هو موضح أعلاه (الخطوات من 4.4.2 إلى 4.4.6).
5. تشريح عنق المثانة
- أمسك الحويصلات المنوية بواسطة ملقط Cadiere وسحبها لأسفل لخلق توتر بين عنق المثانة وقاعدة البروستاتا.
- تطوير المستوى بين عنق المثانة وقاعدة البروستاتا باستخدام مزيج من شقوق أحادية القطب مع المقص والتشريح الحاد. الحفاظ على الألياف العضلية الدائرية لعنق المثانة في حالة تجنيب عنق المثانة. حرك الحويصلات المنوية بشكل جانبي أكثر لتسهيل التشريح الجانبي لعنق المثانة.
- فتح عنق المثانة
- شق الغشاء المخاطي في الجانب الخلفي من عنق المثانة أكثر من 1 سم. تصور قسطرة مجرى البول.
- ضع خيطة بوليجلاكتين 3-0 قابلة للامتصاص في الجانب الخلفي من عنق المثانة. تفريغ بالون القسطرة وسحب القسطرة.
- أمسك بخيط البقاء باستخدام الملقط ثنائي القطب المبطن وتحرك لأعلى حتى يصبح الجزء الأمامي من عنق المثانة مرئيا. شق الغشاء المخاطي أكثر وتحرير عنق المثانة من قاعدة البروستاتا.
- ضع خياطة إقامة ثانية في الجانب الأمامي من عنق المثانة باستخدام خياطة بوليجلاكتين 3-0 القابلة للامتصاص قبل تحرير عنق المثانة بالكامل.
ملاحظة: ستسهل خيوط البقاء هذه التعرف لاحقا على عنق المثانة لمفاغرة المثانة المثاني الإحليلي.
6. تشريح القمة الأمامية والبروستاتا
- تشريح أمامي
- استمر في التوتر التصاعدي الطفيف عند خياطة البقاء على الجانب الخلفي من المثانة باستخدام ملقط ثنائي القطب المبطن. ضع ملقط Cadiere في مجرى البول البروستاتي وقم بتطبيق الجر لأسفل لخلق توتر على السطح الأمامي للبروستاتا.
- اتبع السطح الأمامي للبروستاتا باستخدام مزيج من التشريح الحاد والشق أحادي القطب الذي يجنب ضفيرة سانتوريني والأربطة البوبروستية وفضاء ريتزيوس. حرك ملقط كاديير أفقيا لتسهيل التشريح الأمامي الجانبي.
- تشريح قمة البروستاتا
- تحديد مجرى البول الغشائي عن طريق الإمساك بقسطرة مجرى البول باستخدام ملقط كاديير.
- شق الألياف الدائرية من مجرى البول 1-2 ملم سببيا إلى قمة البروستاتا. ادفع الألياف الدائرية نحو قمة البروستاتا لفضح الطبقة الطولية الداخلية من مجرى البول (ما يسمى lissosphincter). انقل هذه الطبقة الداخلية بالقرب من البروستاتا قدر الإمكان للحفاظ على العضلة العاصرة إلى أقصى حد.
- شق أي مرفقات ظهريا إلى مجرى البول الغشائي حتى يتم تحرير البروستاتا تماما من الأنسجة المحيطة. أدخل كيس داخلي من خلال المبزل المساعد 12 مم لوضعه في البروستاتا (والحويصلات المنوية). أغلق الكيس الداخلي واتركه مغلقا في الحفرة الحرقفية اليمنى.
7. مفاغرة حويصلات مجرى البول
- ضع سائق الإبرة الكبير في المبزل الآلي الأيمن وملقط Cadiere والملقط ثنائي القطب ، على التوالي ، في المبزل الروبوتي الإنسي والأيسر الجانبي. استخدم ملقط ثنائي القطب المبطن لدفع المثانة بلطف نحو مجرى البول من أجل تقليل التوتر عند المفاغرة.
- خياطة مفاغرة المثانة المثاني الإحليلي
- ضع الخيط الأول من أول سلك شائك قابل للامتصاص (طوله 3-0 ، 23 سم) من الخارج إلى الداخل الجانبي مباشرة على يمين موضع الساعة 12 على عنق المثانة. اسحب خياطة البقاء الأمامية التي تم وضعها في الخطوة 5.3.4 لتحديد عنق المثانة والغشاء المخاطي للمثانة.
- ضع الخيط من الداخل إلى الخارج على مجرى البول ، أيضا جانبيا قليلا على يمين موضع الساعة 12. حدد مجرى البول عن طريق تحريك طرف قسطرة مجرى البول إلى مجرى البول الغشائي.
- ضع الخيط الأول من الأسلاك الشائكة الثانية القابلة للامتصاص (بطول 3-0 ، 23 سم) من الخارج إلى الداخل إلى الجانب فقط إلى يسار موضع الساعة 12 على عنق المثانة ومن الداخل إلى الخارج على مجرى البول في نفس الوضع.
- للخياطة الخلفية على الجانب الأيسر ، قم بتقريب الغشاء المخاطي للمثانة ضد الغشاء المخاطي للإحليل عن طريق الجر التدريجي على طرفي الأسلاك الشائكة. كرر الخياطة باستخدام الأسلاك الشائكة الثانية من الخارج إلى الداخل على عنق المثانة ومن الداخل إلى الخارج على مجرى البول مرتين في هذه اللحظة يتم الوصول إلى وضع الساعة 9. تقريب الغشاء المخاطي للمثانة ضد الغشاء المخاطي للإحليل بعد كل خياطة.
- للخياطة على الجانب الأيمن ، قم بإجراء خياطة باستخدام أول سلك شائك من الخارج إلى الداخل على عنق المثانة ومن الداخل إلى الخارج على مجرى البول ، حتى يتم الوصول إلى وضع الساعة 6. لا تقترب من الخيط الأخير حتى الآن من أجل السماح بمساحة لإنهاء الجانب الأيسر من المفاغرة.
- بالنسبة للخياطة الأمامية على الجانب الأيسر ، استمر في المفاغرة على الجانب الأيسر من وضع الساعة 9 إلى الساعة 6. لا تقترب من الخيط الأخير حتى الآن للسماح لطرف القسطرة بالمرور بين الأسلاك الشائكة اليسرى واليمنى.
- أمسك طرف القسطرة وضعها في المثانة. نفخ البالون.
- شد الغرز الأخيرة على الجانبين الأيسر والأيمن حتى يتم تقريب الغشاء المخاطي للمثانة والإحليل. تحقق من ضيق الماء في المفاغرة عن طريق تقطير 120 مل من الماء في المثانة (اختبار التسرب).
- ضع الخيط الأول من أول سلك شائك قابل للامتصاص (طوله 3-0 ، 23 سم) من الخارج إلى الداخل الجانبي مباشرة على يمين موضع الساعة 12 على عنق المثانة. اسحب خياطة البقاء الأمامية التي تم وضعها في الخطوة 5.3.4 لتحديد عنق المثانة والغشاء المخاطي للمثانة.
- قم بإزالة خيوط التعليق في الجزء العلوي من شق الصفاق. استخدم بقايا الأسلاك الشائكة لإغلاق الشق البريتوني من الإنسي إلى الجانبي على كلا الجانبين. إجراء تشريح ثنائي للعقدة الليمفاوية الحوضية إذا أشير إليه في المبادئ التوجيهية المعاصرة المقبولة دوليا1.
ملاحظة: لا يتم ترك أي تصريف جراحي في حالة عدم إجراء تشريح العقدة الليمفاوية الحوضية.
8. استخراج البروستاتا وإغلاق الشقوق
- انقل سلك استخراج الحقيبة الداخلية من المبزل الروبوتي الأيمن إلى مبزل الكاميرا تحت الرؤية المباشرة.
- تفريغ البطن وإزالة المبزل تحت الرؤية المباشرة. تغيير موقف Trendelenburg إلى موقف ضعيف محايد. قم بشق شق الجلد فوق السري وشق اللفافة للسماح باستخراج البروستاتا بسهولة.
ملاحظة: يعتمد حجم هذا الشق على حجم البروستاتا. - أغلق اللفافة المستقيمة بخياطة بوليجلاكتين 1 قابلة للامتصاص. أغلق الأنسجة تحت الجلد في مبزل الكاميرا ومبزل مساعد 12 مم مع خياطة بوليجلاكتين 3-0 قابلة للامتصاص. أغلق جميع شقوق الجلد باستخدام دباسات الجلد.
9. رعاية ما بعد الجراحة
- نقل المريض إلى وحدة الرعاية بعد العملية الجراحية ومراقبته لمدة 2-3 ساعات. نقل المريض إلى وحدة الاستشفاء بعد موافقة طبيب التخدير والجراح.
- السماح للمريض باستئناف تناول السوائل الصافية. السماح بتناول الطعام الصلب وتحفيز التجول خلال اليوم الأول بعد الجراحة. إزالة قسطرة مجرى البول في اليوم الثالث بعد العملية الجراحية وقياس حجم التبول وحجم المثانة المتبقية. استبدال القسطرة في حالة وجود حجم كبير المتبقية وإزالتها في العيادة 1 بعد أسبوع.
- إخراج المريض في اليوم الثالث بعد العملية الجراحية. إزالة دبابيس الجلد بين 10و 14يوما بعد العملية الجراحية من قبل الطبيب العام. إدارة الهيبارين منخفض الوزن الجزيئي تحت الجلد حتى يوم 20بعد العملية الجراحية من قبل ممرضة في المنزل أو من قبل المريض نفسه.
النتائج
تم تقديم RS-RARP لجميع المرضى الذين يعانون من سرطان البروستاتا المحلي أو المتقدم محليا مع متوسط العمر المتوقع >10 سنوات وبدون مؤشرات موانع مخدرة كأحد خيارات العلاج لمرضهم. لم يتم تقديم RS-RARP للمرضى الذين يخضعون لاستئصال البروستاتا الجذري المختزل للخلايا لسرطان البروستاتا النقيلي في سياق تجرب?...
Discussion
خلال RS-RARP ، يتم تنفيذ الإجراء بأكمله عن طريق الاقتراب من المثانة من خلال النهاية الخلفية. وبالتالي ، فإن الفرق الرئيسي مع SA-RARP هو الحفاظ على مساحة Retzius. الحفاظ على مساحة Retzius له العديد من المزايا التشريحية7: أولا ، لا يتم فصل المثانة عن جدار البطن ولا يتم نقل الأربطة السرية. لذلك ?...
Disclosures
ليس لدى المؤلفين أي تضارب في المصالح.
Acknowledgements
لم يتم الحصول على أي تمويل لهذا البحث.
Materials
| Name | Company | Catalog Number | Comments |
| adhesive tape | BSNmedical | 15200028 | Tensoplast |
| assistant trocar 5mm | Aesculap | EKO17R | reusable trocar |
| assistant trocar 12mm | Conmed | iAS12-120LPi | AirSeal trocar |
| barbed wire | Covidien | VLOCM0024 | for vesico-urethral anastomosis |
| Cadiere forceps | Intuitive | 470049 | robotic instrument, grasper |
| camera 30° | Intuitive | 470027 | endoscope |
| cefazolin | Sandoz | BE217296 | Belgian farmaceutical registration |
| CO2-insufflator | Conmed | AS-iFS2 | AirSeal insufflator |
| Da Vinci Xi system | Intuitive | 600062 | robotic system |
| endobag | Covidien | 173050G | Endo Catch 10mm |
| endoscopic hem-o-lok applier | Teleflex | 544995T | to apply the locking clips |
| fenestrated bipolar forceps | Intuitive | 470205 | robotic instrument, bipolar forceps |
| Hasson cone 8mm trocar | Intuitive | 470398 | only at the camera trocar |
| heparin, low molecular weight (enoxaparin) | Sanofi | BE144347 | Belgian farmaceutical registration |
| hydrogel coated latex transurethral catheter | Bard | D226416 | Biocath |
| insufflation cable | Conmed | ASM-EVAC1 | AirSeal Tri-lumen filtered tube set |
| laparoscopic grasper | Aesculap | PO235R | Atraumatic wave grasper, double action |
| large needle driver | Intuitive | 470006 | roboic instrument, needle driver |
| locking clip | Grena | 5-13mm | Click'aVplus |
| metallic clips 5mm | Aesculap | PL453SU | for vessel ligation |
| monopolar curved scissor | Intuitive | 470179 | robotic instrument, hot shears |
| mosquito clamp | Innovia Medical | MQC2025-D | to secure bladder suspension stitch |
| natriumlaurylsulfoacetate-sorbitol-natriumcitratedihydrate clysma | Johnson & Johnson Consumer BV | RVG 05069 | Belgian farmaceutical registration |
| polyglactin 3.0 suture | Ethicon | V442H | stay suture bladder neck, subcutaneous sutures |
| polyglactin 1 suture | Ethicon | D9708 | stay suture fascia and fascia closurie |
| povidone-iodine alcoholic solution | Mylan | BE230736 | Belgian farmaceutical registration |
| robotic trocar 8mm | Intuitive | 470002 | standard length |
| Skin stapler | Covidien | 8886803712 | skin closure |
| sterile drapes robotic arms | Intuitive | 470015 | draping system robotic arms |
| suction-irrigation device | Geyi | GYSL-5X330 | laparoscopic use by assitant |
| suspension sutures | Ethicon | 628H | Ethilon 2-0 nylon suture |
| thrombo-embolus deterrent stockings | Covidien | 7203 | T.E.D. stockings |
| warming blanket device | 3M | 54200 | Bear Hugger |
References
- Mottet, N., et al. EAU-EANM-ESTRO-ESUR-SIOG Guidelines on Prostate Cancer-2020 Update. Part 1: Screening, Diagnosis, and Local Treatment with Curative Intent. European Urology. 79 (2), 243-262 (2021).
- Ilic, D., et al. Laparoscopic and robotic-assisted versus open radical prostatectomy for the treatment of localised prostate cancer. The Cochrane Database of Systematic Reviews. 9 (9), (2017).
- Ab del Raheem, A., et al. Retzius-sparing robot-assisted radical prostatectomy versus open retropubic radical prostatectomy: a prospective comparative study with 19-month follow-up. Minerva Urologica e Nefrologica: The Italian Journal of Urology and Nephrology. 72 (5), 586-594 (2020).
- Gandaglia, G., et al. Comparative effectiveness of robot-assisted and open radical prostatectomy in the postdissemination era. Journal of Clinical Oncology : Official Journal of the American Society of Clinical Oncology. 32 (14), 1419-1426 (2014).
- Ficarra, V., et al. Systematic review and meta-analysis of studies reporting urinary continence recovery after robot-assisted radical prostatectomy. European Urology. 62 (3), 405-417 (2012).
- Martini, A., et al. Contemporary techniques of prostate dissection for robot-assisted prostatectomy. European Urology. 78 (4), 583-591 (2020).
- Galfano, A., et al. A new anatomic approach for robot-assisted laparoscopic prostatectomy: a feasibility study for completely intrafascial surgery. European Urology. 58 (3), 457-461 (2010).
- Checcucci, E., et al. Retzius-sparing robot-assisted radical prostatectomy vs the standard approach: a systematic review and analysis of comparative outcomes. BJU International. 125 (1), 8-16 (2020).
- Montorsi, F., et al. Best practices in robot-assisted radical prostatectomy: recommendations of the Pasadena Consensus Panel. European Urology. 62 (3), 368-381 (2012).
- Stabile, A., et al. Multiparametric MRI for prostate cancer diagnosis: current status and future directions. Nature Reviews. Urology. 17 (1), 41-61 (2020).
- Dindo, D., Demartines, N., Clavien, P. A. Classification of surgical complications: a new proposal with evaluation in a cohort of 6336 patients and results of a survey. Annals of Surgery. 240 (2), 205-213 (2004).
- Xylinas, E., et al. Evaluation of combined oncological and functional outcomes after radical prostatectomy: trifecta rate of achieving continence, potency and cancer control--a literature review. Urology. 76 (5), 1194-1198 (2010).
- Walz, J., et al. A critical analysis of the current knowledge of surgical anatomy related to optimization of cancer control and preservation of continence and erection in candidates for radical prostatectomy. European Urology. 57 (2), 179-192 (2010).
- Walz, J., et al. A critical analysis of the current knowledge of surgical anatomy of the prostate related to optimisation of cancer control and preservation of continence and erection in candidates for radical prostatectomy: An update. European Urology. 70 (2), 301-311 (2016).
- Albisinni, S., et al. Systematic review comparing Anterior vs Retzius-sparing robotic assisted radical prostatectomy: can the approach really make a difference. Minerva Urology and Nephrology. , (2021).
- Menon, M., et al. Functional recovery, oncologic outcomes and postoperative complications after robot-assisted radical prostatectomy: An evidence-based analysis comparing the Retzius sparing and standard approaches. The Journal of Urology. 199 (5), 1210-1217 (2018).
- Olivero, A., et al. Retzius-sparing robotic radical prostatectomy for surgeons in the learning curve: A propensity score-matching analysis. European Urology Focus. 7 (4), 772-778 (2021).
- Galfano, A., et al. Retzius-sparing robot-assisted radical prostatectomy: early learning curve experience in three continents. BJU International. 127 (4), 412-417 (2021).
- Galfano, A., et al. Beyond the learning curve of the Retzius-sparing approach for robot-assisted laparoscopic radical prostatectomy: oncologic and functional results of the first 200 patients with >/= 1 year of follow-up. European Urology. 64 (6), 974-980 (2013).
- Hoffman, K. E., et al. Patient-reported outcomes through 5 years for active surveillance, surgery, brachytherapy, or external beam radiation with or without androgen deprivation therapy for localized prostate cancer. JAMA. 323 (2), 149-163 (2020).
- Dalela, D., et al. A pragmatic randomized controlled trial examining the impact of the Retzius-sparing approach on early urinary continence recovery after robot-assisted radical prostatectomy. European Urology. 72 (5), 677-685 (2017).
- Yossepowitch, O., et al. Positive surgical margins after radical prostatectomy: a systematic review and contemporary update. European Urology. 65 (2), 303-313 (2014).
- Vale, C. L., et al. Adjuvant or early salvage radiotherapy for the treatment of localised and locally advanced prostate cancer: a prospectively planned systematic review and meta-analysis of aggregate data. Lancet. 396 (10260), 1422-1431 (2020).
- Lumen, N., et al. Safe introduction of robot-assisted radical prostatectomy after a training program in a high-volume robotic centre. Urologia Internationalis. 91 (2), 145-152 (2013).
- Galfano, A., Secco, S., Bocciardi, A. M. Mottrie A. Retzius-sparing robot-assisted laparoscopic radical prostatectomy: An international survey on surgical details and worldwide diffusion. European Urology Focus. 6 (5), 1021-1023 (2020).
- Checcucci, E., et al. Precision prostate cancer surgery: an overview of new technologies and techniques. Minerva Urologica e Nefrologica: The Italian Journal of Urology and Nephrology. 71 (5), 487-501 (2019).
- Grasso, A. A., et al. Posterior musculofascial reconstruction after radical prostatectomy: an updated systematic review and a meta-analysis. BJU International. 118 (1), 20-34 (2016).
- Manfredi, M., et al. Total anatomical reconstruction during robot-assisted radical prostatectomy: focus on urinary continence recovery and related complications after 1000 procedures. BJU international. 124 (3), 477-486 (2019).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved