Zum Anzeigen dieser Inhalte ist ein JoVE-Abonnement erforderlich. Melden Sie sich an oder starten Sie Ihre kostenlose Testversion.
Method Article
Erstellung eines Kniegelenk-on-a-Chips zur Modellierung von Gelenkerkrankungen und zur Erprobung von Medikamenten
In diesem Artikel
Zusammenfassung
Wir stellen detaillierte Methoden zur Generierung von vier Gewebetypen aus humanen mesenchymalen Stammzellen vor, die zur Rekapitulation von Knorpel, Knochen, Fettpolster und Synovia im menschlichen Kniegelenk verwendet werden. Diese vier Gewebe werden in einen maßgeschneiderten Bioreaktor integriert und durch Mikrofluidik miteinander verbunden, so dass ein Kniegelenk-on-a-Chip entsteht.
Zusammenfassung
Die hohe Prävalenz von schwächenden Gelenkerkrankungen wie Arthrose (OA) stellt eine hohe sozioökonomische Belastung dar. Derzeit sind die verfügbaren Medikamente, die auf Gelenkerkrankungen abzielen, meist palliativ. Der ungedeckte Bedarf an wirksamen krankheitsmodifizierenden OA-Medikamenten (DMOADs) wurde in erster Linie durch das Fehlen geeigneter Modelle zur Untersuchung der Krankheitsmechanismen und zur Erprobung potenzieller DMOADs verursacht. In dieser Arbeit beschreiben wir die Etablierung eines mikrophysiologischen Miniatursystems (miniJoint), das aus fettigen, fibrösen und osteochondralen Gewebekomponenten besteht, die von humanen mesenchymalen Stammzellen (MSCs) abgeleitet sind. Um die dreidimensionalen (3D) Mikrogewebe zu erhalten, wurden MSCs vor oder nach der Differenzierung in photovernetzbare methacrylierte Gelatine eingekapselt. Die zellbeladenen Gewebekonstrukte wurden dann in einen 3D-gedruckten Bioreaktor integriert, wodurch das miniJoint entstand. Getrennte Ströme von osteogenen, fibrogenen und adipogenen Medien wurden eingeführt, um die jeweiligen Gewebephänotypen zu erhalten. Ein gemeinsam genutzter Strom wurde durch das Knorpel-, Synovial- und Fettgewebe perfundiert, um eine Gewebeübersprechung zu ermöglichen. Dieses Strömungsmuster ermöglicht die Induktion von Störungen in einer oder mehreren Gewebekomponenten für mechanistische Untersuchungen. Darüber hinaus können potenzielle DMOADs entweder durch "systemische Verabreichung" über alle Medienströme oder durch "intraartikuläre Verabreichung" getestet werden, indem die Medikamente nur dem gemeinsamen "Synovialflüssigkeit"-simulierenden Fluss zugesetzt werden. Damit kann das miniJoint als vielseitige In-vitro-Plattform dienen, um Krankheitsmechanismen effizient zu untersuchen und Medikamente in der personalisierten Medizin zu testen.
Einleitung
Gelenkerkrankungen wie Arthrose (OA) sind weit verbreitet und schwächend und stellen weltweit eine der Hauptursachen für Behinderungendar 1. Es wird geschätzt, dass allein in den USA 27 Millionen Patienten von Arthrose betroffen sind und 12,1 % der Erwachsenen ab 60 Jahren auftreten2. Leider sind die meisten Medikamente, die derzeit zur Behandlung von Gelenkerkrankungen eingesetzt werden, palliativ, und es gibt keine wirksamen krankheitsmodifizierenden OA-Medikamente (DMOADs)3. Dieser ungedeckte medizinische Bedarf ergibt sich in erster Linie aus dem Fehlen eines wirksamen Modells zur Untersuchung der Krankheitsmechanismen und zur Entwicklung potenzieller DMOADs. Die konventionelle zweidimensionale (2D) Zellkultur spiegelt nicht die 3D-Natur von Gelenkgewebe wider, und die Kultur von Gewebeexplantaten wird oft durch einen signifikanten Zelltod behindert und repliziert in der Regel nicht die dynamischen Gewebeverbindungen4. Darüber hinaus verringern genetische und anatomische Unterschiede die physiologische Relevanz von Tiermodellenerheblich 4.
Organs-on-Chips (OoCs), also mikrophysiologische Systeme, sind ein vielversprechendes Forschungsfeld an der Schnittstelle von Ingenieurwissenschaften, Biologie und Medizin. Bei diesen In-vitro-Plattformen handelt es sich um minimalfunktionelle Einheiten, die definierte gesunde oder pathologische Merkmale ihrer In-vivo-Gegenstücke replizieren5. Darüber hinaus können diese miniaturisierten Systeme verschiedene Zellen und Matrizen beherbergen und die biophysikalischen und biochemischen Wechselwirkungen zwischen verschiedenen Geweben simulieren. Ein mikrophysiologisches System, das das native Synovialgelenk originalgetreu rekapitulieren kann, verspricht daher, eine effektive Plattform für die Modellierung von Gelenkerkrankungen und die Entwicklung potenzieller DMOADs zu bieten.
Humane mesenchymale Stammzellen (MSCs) können aus vielen Geweben im ganzen Körper isoliert und in osteogene, chondrogene und adipogene Linien differenziert werden6. MSCs wurden erfolgreich eingesetzt, um verschiedene Gewebe zu züchten, darunter Knochen, Knorpel und Fettgewebe6, was bedeutet, dass sie eine vielversprechende Zellquelle für die Entwicklung der Gewebekomponenten des Kniegelenks darstellen. Wir haben kürzlich ein mikrophysiologisches Miniatur-Gelenksystem namens miniJoint entwickelt, das aus MSC gewonnenes Knochen-, Knorpel-, Faser- und Fettgewebe umfasst7. Insbesondere ermöglicht das neuartige Design das Übersprechen von Gewebe durch mikrofluidische Strömung oder Permeation (Abbildung 1). Im Folgenden stellen wir die Protokolle für die Herstellung der Chipkomponenten, das Engineering der Gewebekomponenten, die Kultur der künstlich hergestellten Gewebe im Chip und die Entnahme von Geweben für nachgelagerte Analysen vor.
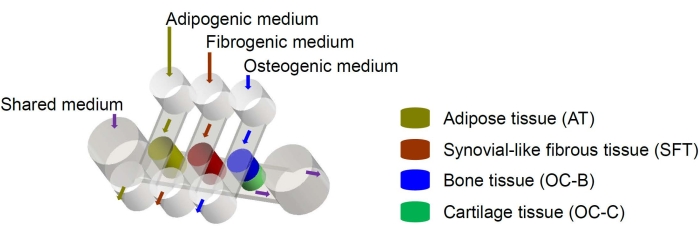
Abbildung 1: Schematische Darstellung des miniJoint-Chips, die die Anordnung der verschiedenen Gewebekomponenten und Mediumflüsse zeigt. OC = osteochondrales Gewebe. Bitte klicken Sie hier, um eine größere Version dieser Abbildung zu sehen.
Access restricted. Please log in or start a trial to view this content.
Protokoll
Das folgende Protokoll folgt den ethischen Richtlinien der University of Pittsburgh und der Ethikkommission für Humanforschung der University of Pittsburgh. Informationen zu den in dieser Studie verwendeten Materialien sind in der Materialtabelle aufgeführt.
1. Herstellung von 3D-gedruckten Bioreaktoren
- Verwenden Sie eine Computersoftware, um osteochondrale (Abbildung 2A) und miniJoint-Bioreaktoren (Abbildung 2B) zu entwerfen, die Kammern, Einsätze und Deckel enthalten. Die Bemaßungsinformationen für jedes Teil sind in Abbildung S1 dargestellt.
- Übertragen Sie das Design auf einen 3D-Drucker und drucken Sie es mit einer Photopolymertinte.
- Spülen Sie die 3D-gedruckten Teile (Abbildung 2C-F) dreimal mit 15 ml 95%igem Ethanol ab. Anschließend werden die gedruckten Teile 200 s lang in einem Taschenlampenpolymerisationsgerät vollständig vernetzt.
- Fügen Sie O-Ringe zu Einsätzen und Deckeln hinzu (Abbildung 2C, D) und testen Sie, ob die Teile passen (Abbildung 2G, H).

Abbildung 2: Herstellung der verschiedenen Komponenten zur Herstellung des miniJoint-Bioreaktors. (A,B), 3D-Modelle von Bioreaktoren zur Herstellung von (A) osteochondralen und (B) miniJoint-Chips. (C,D) 3D-gedruckte (C) Deckel und (D) Einsätze mit installiertem O-Ring. (E,F) 3D-gedruckte Kammern für (E) osteochondrale und (F) miniJoint-Gewebekulturen. (G,H) Zusammenbau von (G) osteochondralen und (H) miniJoint-Chips. Bitte klicken Sie hier, um eine größere Version dieser Abbildung zu sehen.
2. Engineering der Gewebekomponenten
ANMERKUNG: Die Verfahren zur Herstellung von Lithium-Phenyl-2,4,6-trimethylbenzoylphosphinat (LAP) und methacrylierter Gelatine (GelMA) sind in früheren Studien beschrieben 8,9.
- Führen Sie die folgenden Schritte aus, um GelMA zu erstellen.
- 17 g Gelatine Typ B in 500 ml destilliertes Wasser geben und dann 30 Minuten bei 37 °C in einem Shaker mischen.
- Dann 13 ml Methacrylanhydrid hinzufügen, wieder auf den 37 °C heißen Shaker geben und über Nacht schütteln lassen.
- Am nächsten Tag aliquotieren Sie das GelMA in einzelne Dialysebeutel mit ~60 ml in jedem Beutel.
- Legen Sie alle Dialysebeutel mit einem Rührstab in destilliertes Wasser und lassen Sie die Dialyse 7 Tage lang warten. Wechseln Sie das Wasser mehrmals täglich und lassen Sie die Beutel über Nacht bei 4 °C.
- Frieren Sie das GelMA an Tag 7 bei −80 °C ein. Sobald es vollständig gefroren ist, fahren Sie mit der Gefriertrocknung fort.
- Legen Sie das GelMA in eine Schale in die Vakuumkammer eines Gefriertrockners und lassen Sie es gefriertrocknen. Stellen Sie sicher, dass das GelMA vollständig getrocknet ist, bevor Sie es aus dem Gefriertrockner entfernen.
- Lösen Sie das GelMA in Hanks ausgewogener Salzlösung (HBSS mit Ca2+ und Mg2+) bei 15 % (w/v) auf. Um sicherzustellen, dass der pH-Wert bei 7,4 liegt, fügen Sie NaOH in kleinen Mengen hinzu, bis der pH-Wert 7,4 erreicht. Ergänzen Sie die Lösung mit 1x Antibiotikum-Antimykotikum und 0,15 % (w/v) LAP basierend auf dem erworbenen Volumen. Lagern Sie die 15%ige GelMA-Lösung bis zur Verwendung bei −20 °C und schützen Sie sie vor Licht.
- Legen Sie 3D-gedruckte Dual-Flow-Bioreaktorkammern, Deckel und Einsätze in Autoklavenbeutel und autoklavieren Sie sie bei 121 °C für 20 Minuten mit Dampf und dann für 20 Minuten mit trockener Hitze.
- Weichen Sie die Bioreaktorkammern, Deckel und Einsätze in der biologischen Sicherheitswerkbank über Nacht in 15 ml steriler phosphatgepufferter Kochsalzlösung ein und lassen Sie sie anschließend trocknen.
- Isolieren Sie aus menschlichem Knochenmark gewonnene MSCs aus chirurgischen Abfällen der gesamten Gelenkendoprothetik mit IRB-Zulassung (University of Pittsburgh und University of Washington).
- Spülen Sie insbesondere das Knochenmark aus dem trabekulären Knochen des Oberschenkelhalses und -kopfes aus und resuspendieren Sie es in Dulbeccos modifiziertem Adlermedium (DMEM).
- Filtrieren Sie die Suspension durch ein 40-μm-Sieb und zentrifugieren Sie den Durchfluss bei 300 x g für 5 min.
- Entfernen Sie den Überstand, resuspendieren Sie die Pellets mit Wachstumsmedium [DMEM, 10% fötales Kälberserum (FBS) und 1x Antibiotikum-Antimykotikum] und legen Sie es dann in Gewebekulturflaschen.
- Wechseln Sie das Nährmedium alle 3 Tage bis 4 Tage. Stellen Sie sicher, dass ein Zusammenfluss von 70 % bis 80 % erreicht ist, bevor Sie fortfahren.
- Trennen Sie die Zellen durch Inkubation mit Trypsin-EDTA für 2-3 Minuten und Passage in einem Verhältnis von 1 Million Zellen pro T150-Flasche.
- Erweitern Sie die Zellen auf P5. Nach der Trypsinisierung suspendieren Sie die Zellen, zählen Sie sie und pelletieren Sie sie dann, indem Sie sie 5 Minuten lang bei 300x g zentrifugieren.
- Mit einer 1.000-μl-Pipette resuspendieren Sie die Zellen bei 20 x 106 Zellen/ml in 15%iger GelMA-Lösung.
Anmerkungen: Schalten Sie das Licht der biologischen Sicherheitswerkbank aus. - Drücken Sie mit sterilen Handschuhen eine sterile, trockene Silikonform gegen eine Petrischale. Setzen Sie dann mit einer Pinzette einen Einsatz in jedes Loch der Silikonform ein, wobei die Lochseite des Einsatzes nach unten zeigt.
- Fügen Sie mit einer 200-μl-Pipette die Zellsuspension hinzu, um den Einsatz zu füllen (~50 μl pro Einsatz).
- Verwenden Sie eine UV-Taschenlampe (LED-Licht mit einer Wellenlänge von 395 nm), um die Oberseite des Gels/Einsatzes 1,5 Minuten lang zu vernetzen. Beleuchten Sie dann die andere Seite für 30 s. Die Vernetzung tritt auf, wenn der LAP-Photoinitiator UV-Licht ausgesetzt wird.
Anmerkungen: Die Zellsuspension kann während dieser Zeit im Inkubator aufbewahrt oder vor Licht geschützt werden. - Mit einer sterilen Pinzette werden die Einsätze sofort in 8 ml Wachstumsmedium in einer 6-Well-Platte (DMEM, ergänzt mit 10 % [v/v] FBS und 1x Antibiotikum-Antimykotikum) überführt, damit sich die Zellen über Nacht erholen können.
- Differenzieren Sie die Zellen in vier Linien.
- Um Fettgewebe (AT) zu erzeugen, überführen Sie die Einsätze in 8 ml adipogenes Medium (AM; Alpha-MEM, 10% FBS, 0,2 mM Indometacin, 1x Insulin-Transferrin-Selen (ITS), 0,45 mM 3-Isobutyl-1-methylxanthin, 0,1 μM Dexamethason und 1x Antibiotikum-Antimykotikum) zur Einleitung der Differenzierung. Im Idealfall werden vier Inserts mit 8 mL adipogenem Medium in eine einzige Vertiefung einer Nicht-Gewebekultur-Well-Platte gegeben. Kultur der Zellen in den Well-Platten für 28 Tage, wobei das Medium jeden zweiten Tag gewechselt wird.
- Um die osteochondralen Einheiten (OC) zu konstruieren, legen Sie die Einsätze in Dual-Flow-Bioreaktorkammern, verschließen Sie die Vertiefungen und infundieren Sie die beiden Ströme separat mit einer Flussrate von 5 μl/min mit 35 ml osteogenem Medium (OM; DMEM, 10 % FBS, 1x Antibiotikum-Antimykotikum, 0,1 μM Dexamethason, 0,01 M β-Glycerophosphat, 100 ng/ml knochenmorphogenes Protein 7 (BMP7), 50 μg/ml Ascorbinsäure und 10 nM Vitamin D3) und 35 ml chondrogenes Medium (CM; DMEM, 1x Antibiotikum-Antimykotikum, 1x ITS, 0,1 μM Dexamethason, 40 μg/ml Prolin, 50 μg/ml Ascorbinsäure und 10 ng/ml transformierender Wachstumsfaktor β3)10. Halten Sie die Zelldifferenzierung 28 Tage lang aufrecht, indem Sie alle zwei Wochen Mediumswechsel durchführen.
- Um die Fibroblasten abzuleiten, differenzieren Sie die MSCs in 2D-Kultur über 21 Tage in einem T150 cm 2-Gewebekulturkolben unter Verwendung von 20 ml fibrogenem Medium (FM; fortgeschrittenes DMEM, 5% FBS, 1x GlutaMAX, 1x Antibiotikum-Antimykotikum und 50 μg/ml Ascorbinsäure). Wechsle das Medium jede Woche. Verwenden Sie 4 ml Trypsin, um die Zellen abzulösen, und verkapseln Sie die 3D-Gele gemäß dem oben beschriebenen Protokoll in den Einsätzen, um synoviales faserähnliches Gewebe (OFS) zu erhalten.
ANMERKUNG: Die Zusammensetzungen aller Differenzierungsmedien sind in Tabelle 1 zu finden.
3. Etablierung des miniJoint-Chips
- Autoklavieren Sie die 3D-miniJoint-Bioreaktorkammern, Silikonschläuche mit einem Innendurchmesser von 0,062 Zoll und einem Außendurchmesser von 0,125 Zoll sowie F 1/16 Luer-Lock-Anschlüsse. Verbinden Sie den Silikonschlauch an einem Ende mit dem Widerhaken des miniJoint-Bioreaktors und am anderen Ende mit dem Luer-Verschluss.
- Bereiten Sie die in Schritt 2.11 erwähnten AM, OM (Entfernen von BMP7) und FMCM vor. Bereiten Sie zusätzlich das gemeinsame Medium (SM; phenolrotfreies DMEM, 1x Antibiotikum-Antimykotikum, 1x Na-Pyruvat, 1x ITS, 40 μg/ml Prolin, 50 μg/ml Ascorbinsäure und 0,5 ng/ml transformierender Wachstumsfaktor β3) für die miniJoint-Kultur vor. Füllen Sie 35 ml jedes Mediums in die Mediumreservoirs.
- Übertragen Sie die osteochondrale Einheit mit einer geraden Pinzette aus dem Dual-Flow-Bioreaktor in die rechte Vertiefung des miniJoint-Bioreaktors. Übertragen Sie den Fettgewebeeinsatz und den Fasergewebeeinsatz in die linke bzw. mittlere Vertiefung. Verschließen Sie alle Vertiefungen mit sterilisierten Deckeln.
- Verbinden Sie die Eingänge des miniJoint-Chips mit den Medienbehältern und die Auslässe mit Spritzen (Abbildung 3A-C).
- Montieren Sie die Spritzen auf eine Spritzenpumpe (Abbildung 3C) und geben Sie die Pumpe und die Chips in einen Inkubator. Die Mediumreservoirs werden außerhalb des Inkubators auf Eis gehalten.
- Betreiben Sie die Pumpe im Entnahmemodus und saugen Sie das Medium aus dem Mediumreservoir in die Kammer des miniJoint Bioreaktors. Dieser miniJoint-Kulturprozess dauert 28 Tage.
- Um Gelenkentzündungen und Knorpeldegeneration zu modellieren, wird dem fibrogenen Mediumstrom Interleukin 1β (IL-1β) mit 10 ng/ml zugesetzt. Ersetzen Sie die Spritzen am dritten Tag der IL-1β-Behandlung und geben Sie frisches IL-1β in das fibrogene Medium. Die Behandlung dauert 7 Tage.
- Verabreichen Sie das Medikament während des Drogentestschritts nach 3-tägiger IL-1β-Behandlung entweder im gemeinsam genutzten Medium, um eine "intraartikuläre Verabreichung" (Abbildung 3D) zu simulieren, wenn das Medikament lokal im Kniegelenk angewendet wird, oder in allen Medientypen, um eine "systemische Verabreichung" (Abbildung 3E) zu simulieren, wenn das Medikament über den Kreislauf auf das Kniegelenk wirkt.
- Entnahme einzelner Gewebe zur Analyse nach 7 Tagen IL-1β-Behandlung, unabhängig davon, ob die Proben in den letzten 4 Tagen einer medikamentösen Behandlung unterzogen wurden oder nicht.
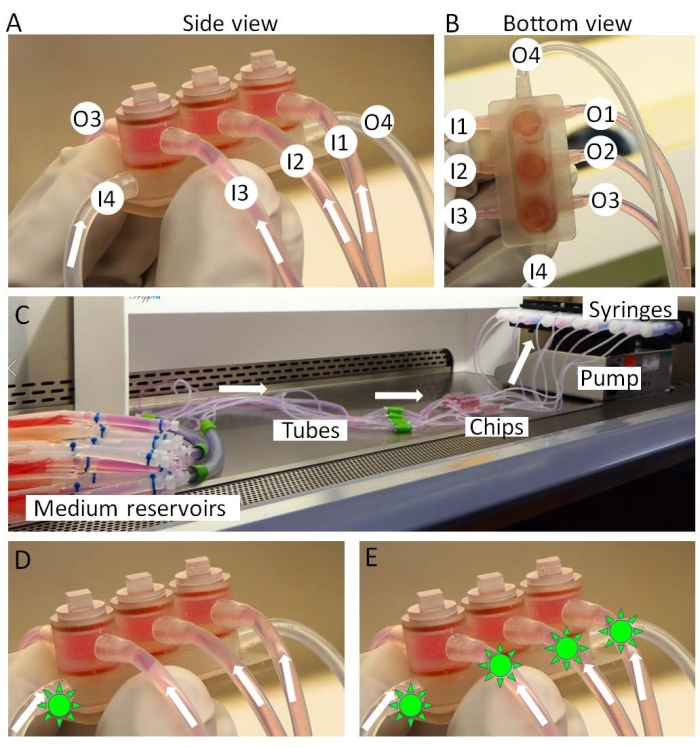
Abbildung 3: Zusammenbau des miniJoints. (A,B) Gewebespezifische Medien werden aus den Einlässen 1-3 (I1-3) eingebracht und aus den Auslässen 1-3 (O1-3) ausgetragen. Das gemeinsam genutzte Medium wird von I4 bis O4 durchblutet. (C) Der vollständige Aufbau der miniJoint-Kultur. Medikamente (grüne, sonnenähnliche Formen) können entweder entweder nur in (D) das gemeinsam genutzte Medium oder (E) in alle Medien eingeführt werden, um jeweils eine "intraartikuläre Verabreichung" oder eine "systemische Verabreichung" zu simulieren. Bitte klicken Sie hier, um eine größere Version dieser Abbildung zu sehen.
4. Individuelle Gewebeentnahme
- Verwenden Sie eine sterile, gebogene Pinzette, um die Einsätze zu entfernen.
- Schieben Sie einen Biopsienstanz durch die Mitte des Einsatzes, um das Gel zu entfernen, und legen Sie das Gel in PBS.
- Schneiden Sie die osteochondralen Gele bei der Beurteilung der Genexpression in zwei Hälften.
HINWEIS: Da das osteochondrale Gel aus zwei Gewebetypen besteht, ist es wichtig, die osteogenen und chondrogenen Zellen zu trennen. - Sammeln Sie die aufbereiteten Medien und Gewebe für verschiedene Experimente.
- Sammeln Sie etwa 1,5 ml aus jeder Medienquelle.
- Schockfrosten Sie das konditionierte Medium in flüssigem Stickstoff ein, nachdem Sie es 10 Minuten lang bei 14.000 x g zentrifugiert und das Sediment verworfen haben.
- Für die histologische Färbung und Immunfärbung fixieren Sie die OC- und SFT-Proben zunächst in 10%igem gepuffertem Formalin, dehydrieren sie in Ethanol aufsteigender Konzentrationen, klären sie in Xylol, betten sie in Paraffin ein und schneiden Sie sie schließlich in einer Dicke von 6 μm.
- Für die AT-Mikrogewebe fixieren Sie die Proben in 10% gepuffertem Formalin und färben sie direkt mit Oil Red O-Lösung oder BODIPY.
Access restricted. Please log in or start a trial to view this content.
Ergebnisse
Alle Gewebe des miniJoint wurden gesammelt, um ihre Phänotypen nach 28-tägiger Kultivierung im miniJoint zu analysieren (Abbildung 4A). Dies wurde in unserer vorherigen Publikation7 ausführlich beschrieben.
Durch den Einsatz von RT-qPCR, Immunfärbung und histologischer Färbung konnte bestätigt werden, dass die gewebespezifischen Phänotypen für die einzelnen Mikrogewebe gut erhalten blieben (Abbildung 4)...
Access restricted. Please log in or start a trial to view this content.
Diskussion
In diesem Artikel stellen wir ein Protokoll zur Herstellung eines Kniegelenk-on-a-Chip-Systems vor, bei dem Knochen, Knorpel, Fettgewebe und synoviumähnliches Gewebe aus MSCs gebildet und in einem maßgeschneiderten Bioreaktor kokultiviert werden. Dieses aus menschlichen Zellen bestehende Mehrkomponentensystem mit Plug-and-Play-Funktionen stellt ein neues Werkzeug für die Untersuchung der Pathogenese von Gelenkerkrankungen und die Entwicklung von Medikamenten dar.
Da unterschiedliche Gewebe...
Access restricted. Please log in or start a trial to view this content.
Offenlegungen
Die Autoren erklären keine Interessenkonflikte.
Danksagungen
Diese Forschung wurde in erster Linie durch Mittel der National Institutes of Health (UG3/UH3TR002136, UG3/UH3TR003090) unterstützt. Darüber hinaus danken wir Dr. Paul Manner (University of Washington) für die Bereitstellung der menschlichen Gewebeproben und Dr. Jian Tan für ihre Hilfe bei der Isolierung der MSCs und der Erstellung des Zellpools.
Access restricted. Please log in or start a trial to view this content.
Materialien
| Name | Company | Catalog Number | Comments |
| 3-isobutyl-1-methylxanthine | Sigma -Aldrich | I17018-1G | |
| 6 well non-tissue culture plate | Corning Falcon® Plates | 351146 | |
| 24 well non-tissue culture plate | Corning Falcon® Plates | 351147 | |
| 30 mL syringes | BD Syringe Luer Lock Cascade Health | 302832 | |
| Alcian blue stain | EK Industries | 1198 | 1% w/v, pH 1.0 |
| Advanced DMEM | Gibco | 12491-015 | |
| αMEM | Gibco | 12571-063 | |
| Antibiotic-antimycotic | Gibco | 15240-062 | |
| Biopsy punch | Integra Miltex | 12-460-407 | |
| BODIPY® fluorophore | Molecular Probes | ||
| Bone morphogenic protein 7 (BMP7) | Peprotech | ||
| Curved forceps | Fisher Brand | 16100110 | |
| DMEM | Gibco | 11995-065 | Dulbecco’s Modified Eagle Medium |
| Dexmethasome | Sigma -Aldrich | 02-05-2002 | |
| E-Shell 450 photopolymer in | EnvisionTec | RES-01-4022 | |
| Fetal Bovine Serum | Gemini-Bio Products | 900-208 | |
| GlutaMAX | Gibco | 3505-061 | |
| gelatin from bovine skin | Hyclone | 1003372809 | |
| Hank’s Balanced Salt Solution | Sigma -Aldrich | SH30588.02 | |
| indomethacin | Sigma -Aldrich | I7378-56 | |
| Insulin-Transferrin-Selenium-Ethanolamine (ITS) | Gibco | 51500-056 | |
| interleukin 1β | Peprotech | 200-01B | |
| Leur-loc connectors | Cole-Parmer Instruments | 45508-50 | |
| L-proline | Sigma -Aldrich | 115388-93-7 | |
| β-glycerophosphate | Sigma -Aldrich | 1003129352 | |
| Medium bags | KiYATEC | FC045 | |
| Methacrylic Anhydride | Sigma -Aldrich | 102378580 | |
| Phosphate buffered Saline | Corning | 21-040-CM | |
| Pointed forceps | Fisher Brand | 12000122 | |
| Silicon mold | McMaster-Carr | RC00114P | |
| Silicon o-rings | McMaster-Carr | ZMCCs1X5 | 1mm x 5mm |
| SolidWorks | Dassault Systèmes SE, Vélizy-Villacoublay, France | ||
| Surgical Blades | Integra Miltex | 4-122 | |
| Syringe pump | Lagato210P, KD Scientific | Z569631 | 10 syringe racks |
| T-182 tissue culture flasks | Fisher Brand | FB012939 | |
| Tissue Culture Dish 150 mm | Fisher Brand | FB012925 | |
| Transforming Growth Factor Beta (TGF-β3) | Peprotech | 100-36E | |
| Trypsin | Gibco | 25200-056 | |
| UV Flashlight | KBS | KB70109 | 395 nm |
| Vida Desktop 3D Printer | EnvisionTec | ||
| Vitamin D3 | Sigma -Aldrich | 32222-06-3 | 1,25-dihydroxyvitamin D3 |
Referenzen
- Safiri, S., et al. Global, regional and national burden of osteoarthritis 1990-2017: A systematic analysis of the Global Burden of Disease Study 2017. Annals of the Rheumatic Diseases. 79 (6), 819-828 (2020).
- Lawrence, R. C., et al. Estimates of the prevalence of arthritis and other rheumatic conditions in the United States: Part II. Arthritis and Rheumatism. 58 (1), 26-35 (2008).
- Makarczyk, M. J., et al. Current models for development of disease-modifying osteoarthritis drugs. Tissue Engineering. Part C, Methods. 27 (2), 124-138 (2021).
- He, Y., et al. Pathogenesis of osteoarthritis: risk factors, regulatory pathways in chondrocytes, and experimental models. Biology. 9 (8), 194(2020).
- Ronaldson-Bouchard, K., Vunjak-Novakovic, G. Organs-on-a-chip: A fast track for engineered human tissues in drug development. Cell Stem Cell. 22 (3), 310-324 (2018).
- Lin, H., Sohn, J., Shen, H., Langhans, M. T., Tuan, R. S. Bone marrow mesenchymal stem cells: aging and tissue engineering applications to enhance bone healing. Biomaterials. 203, 96-110 (2019).
- Li, Z., et al. Human mesenchymal stem cell-derived miniature joint system for disease modeling and drug testing. Advanced Science. 9 (21), 2105909(2022).
- Lin, H., Cheng, A. W., Alexander, P. G., Beck, A. M., Tuan, R. S. Cartilage tissue engineering application of injectable gelatin hydrogel with in situ visible-light-activated gelation capability in both air and aqueous solution. Tissue Engineering. Part A. 20 (17-18), 2402-2411 (2014).
- Fairbanks, B. D., Schwartz, M. P., Bowman, C. N., Anseth, K. S. Photoinitiated polymerization of PEG-diacrylate with lithium phenyl-2,4,6-trimethylbenzoylphosphinate: polymerization rate and cytocompatibility. Biomaterials. 30 (35), 6702-6707 (2009).
- Lin, H., Lozito, T. P., Alexander, P. G., Gottardi, R., Tuan, R. S. Stem cell-based microphysiological osteochondral system to model tissue response to interleukin-1β. Molecular Pharmaceutics. 11 (7), 2203-2212 (2014).
- Yin, B., et al. Hybrid macro-porous titanium ornamented by degradable 3D gel/nHA micro-scaffolds for bone tissue regeneration. International Journal of Molecular Sciences. 17 (4), 575(2016).
- Lin, Z., et al. Osteochondral tissue chip derived from iPSCs: Modeling OA pathologies and testing drugs. Frontiers in Bioengineering and Biotechnology. 7, 411(2019).
- Atukorala, I., et al. Synovitis in knee osteoarthritis: A precursor of disease. Annals of the Rheumatic Diseases. 75 (2), 390-395 (2016).
- Occhetta, P., et al. Hyperphysiological compression of articular cartilage induces an osteoarthritic phenotype in a cartilage-on-a-chip model. Nature Biomedical Engineering. 3 (7), 545-557 (2019).
- He, C., et al. Modeling early changes associated with cartilage trauma using human-cell-laden hydrogel cartilage models. Stem Cell Research and Therapy. 13 (1), 400(2022).
- Elsissy, J. G., et al. Bacterial septic arthritis of the adult native knee joint: A review. JBJS Reviews. 8 (1), 0059(2020).
- Romero-Lopez, M., et al. Macrophage effects on mesenchymal stem cell osteogenesis in a three-dimensional in vitro bone model. Tissue Engineering. Part A. 26 (19-20), 1099-1111 (2020).
Access restricted. Please log in or start a trial to view this content.
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten