JoVE 비디오를 활용하시려면 도서관을 통한 기관 구독이 필요합니다. 전체 비디오를 보시려면 로그인하거나 무료 트라이얼을 시작하세요.
Method Article
경피 심실 보조 장치 활용 급성 심근 경색에 심근 쇼크로 복잡
요약
경피 심실 보조 장치는 급성 심근 경색 및 심근 쇼크 환자에서 점점 더 활용되고 있습니다. 본원에서, 당사는 그러한 장치의 작용 및 혈역학적 효과의 메커니즘에 대해 논의합니다. 또한 이러한 복잡한 장치의 이식, 관리 및 짜기 알고리즘 및 모범 사례를 검토합니다.
초록
심장 유발 충격은 지속적인 저혈압으로 정의되며, 최종 기관 저관류의 증거를 동반합니다. 경피 심실 보조 장치 (PVADs)는 혈역학을 개선하기위한 노력의 일환으로 심근 쇼크의 치료에 사용됩니다. 임펠라는 현재 가장 흔한 PVAD이며 왼쪽 심실에서 대동맥으로 혈액을 적극적으로 펌핑합니다. PVAD는 좌심실을 하역하고, 심장 출력을 증가시키고, 관상 동맥 관류를 개선합니다. PVADs는 일반적으로 가능할 때 대퇴 동맥을 통해 형광유도하에 심장 카테터화 실험실에 배치됩니다. 가혹한 말초 동맥 질병의 경우에, PVAD는 대체 접근을 통해 이식될 수 있습니다. 이 문서에서는 PVAD의 작용 메커니즘과 심장 유발 쇼크 치료에 대한 사용을 지원하는 데이터를 요약합니다.
서문
심장 유발 충격 (CS)은 지속적인 저혈압 (수축기 혈압 <90 mmHg>30 분 동안 정의되며, 또는 혈관 제또는 이노트로프의 필요성), 최종 장기 저관류(소변 출력 <30mL/h, 시원한 사지 또는 젖산 > 2mmol/L), 폐 혼잡(폐 모세관 쐐기 압력(PCWP) ≥ 15mmHg) 및 심장 성능 저하(심장 지수 <2.2) 1, 심장 성능 감소(심장 지수 <2.2) 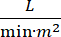 2 1 차적인 심장 무질서 때문에. 급성 심근 경색 (AMI)은 CS3의가장 흔한 원인입니다. CS는 AMI의 5-10%에서 발생하며 역사적으로 상당한 사망률3,4와관련이 있습니다. 대동맥 풍선 펌프(IABP), 경피심실 보조 장치(PVAD), 외피막 산소화(ECMO), 경피좌심방과 같은 기계적 순환 유지(MCS) 장치는 CS5를가진 환자에서 자주 사용된다. IABP의 일상적인 사용은 AMI-CS1에서임상 결과 또는 생존에 있는 아무 개선도 입증되지 않았습니다. AMI-CS와 관련되었던 나쁜 결과, AMI-CS에 있는 예심을 실시하는 어려움 및 AMI-CS에 있는 IABP 사용의 부정적인 결과를 감안할 때, 임상의는 MCS의 그밖 양식을 점점 찾고 있습니다.
2 1 차적인 심장 무질서 때문에. 급성 심근 경색 (AMI)은 CS3의가장 흔한 원인입니다. CS는 AMI의 5-10%에서 발생하며 역사적으로 상당한 사망률3,4와관련이 있습니다. 대동맥 풍선 펌프(IABP), 경피심실 보조 장치(PVAD), 외피막 산소화(ECMO), 경피좌심방과 같은 기계적 순환 유지(MCS) 장치는 CS5를가진 환자에서 자주 사용된다. IABP의 일상적인 사용은 AMI-CS1에서임상 결과 또는 생존에 있는 아무 개선도 입증되지 않았습니다. AMI-CS와 관련되었던 나쁜 결과, AMI-CS에 있는 예심을 실시하는 어려움 및 AMI-CS에 있는 IABP 사용의 부정적인 결과를 감안할 때, 임상의는 MCS의 그밖 양식을 점점 찾고 있습니다.
PVAD는 AMI-CS6환자에서점점 더 활용되고 있다. 이 문서에서는 현재6에서가장 일반적인 PVAD인 임펠라 CP에 주로 토론을 집중할 것입니다. 이 장치는 축 흐름 Archimedes-나사 펌프를 활용하여 왼쪽 심실(LV)에서 오름차순 대동맥(도1)으로혈액을 활발하고 지속적으로 추진합니다. 이 장치는 대퇴 동맥을 통해 형광성 지도하에 심장 카테터화 실험실에 가장 빈번하게 배치됩니다. 대안적으로, 필요할 때 액실 또는 트랜스카발 액세스를 통해 이식될 수 있다7,8.
프로토콜
이 프로토콜은 우리 기관의 치료 표준입니다.
1. PVAD 삽입 (예 : 임펠라 CP)
- 마이크로 펑크 바늘9,10을사용하여 불소 및 초음파 지침하에 대퇴골 머리의 하반부에 대한 일반적인 대퇴적 접근을 얻을 수 있습니다. 미세 천자 칼집을 배치하고 적절한 동맥 절제술 위치를 확인하기 위해 대퇴 동맥의 혈관장을 얻을수 있습니다(11).
- 대퇴동맥에 6Fr 칼집을 삽입합니다.
- 일리오 대퇴 질환에 대한 우려가있는 경우, 복부 대동맥의 열등한 부분에 피그테일 카테터를 삽입하고 PVAD 삽입을 배제 할 수있는 중요한 말초 동맥 질환 (PAD)이 없도록 iliofemoral 시스템의 혈관그램을 수행합니다. 일강 동맥의 적당한 질병 또는 석회화가 있는 경우에 칼집의 끝이 복부 대동맥의 상대적으로 건강한 세그먼트에 있도록 더 긴 25cm 14 프랑스 칼집을 사용하는 것을 고려합니다.
- 8, 10 및 12 Fr 확장기를 순차적으로 사용하여 딱딱한 .035" 와이어를 통해 동맥 절제술 부위를 순차적으로 확장합니다. 그런 다음 14 Fr 껍질을 불소 안내하에 삽입하여 팁이 저항없이 진행되도록합니다.
- 250~300s의 ACT 목표를 위해 헤파린 볼루스(~100 U/kg 체중)를 투여합니다. 대체 항응고에는 비발리루딘과 아르가트로반이 포함됩니다.
- 피그테일 카테터를 사용하여 .035" J 기울어진 와이어를 사용하여 LV로 교차합니다. J 와이어를 제거하고 LVEDP를 확인합니다.
- 키트에 포함된 교환 길이 0.018" 와이어의 끝을 형성하고 LV 정점에서 안정적인 곡선을 형성할 수 있도록 LV에 삽입합니다.
- ACT가삽입 12,13전에목표(250~300s)에 있는지 확인하십시오.
- 피그테일 카테터를 제거하고 미리 조립된 적색 루멘(예: EasyGuide)에 와이어를 적재하여 펌프를 삽입하여 라벨 근처에서 종료됩니다.
- 카테터를 들고 있는 동안 라벨을 부드럽게 당겨 적재 빨간 루멘을 제거합니다.
- 0.018"와이어를 통해 형광 유도하에 작은 증분으로 장치를 LV로 진행합니다.
- 대동맥 밸브 아래 4cm 의 입구로 LV에 펌프를 배치하고 승모 코르자에서 무료인지 확인하십시오. 정점에 너무 가까워지면 PvC가 발생하고 "흡입 경보"가 트리거될 수 있습니다. .018" 와이어를 제거하고 제거한 후 펌프를 시작합니다. 펌프가 대자의 덜 곡률에 맞을 수 있도록 과도한 여유를 제거합니다.
- 콘솔을 모니터링하여 모터 전류가 맥동및 대동맥 파형이 표시되는지 확인합니다. 심실 파형이 표시되는 경우 펌프를 다시 당겨야 할 수 있습니다.
- 장치를 제자리에 두어야 하는 경우, 완두콩 제거 칼집을 제거하고 장치에 미리 로드된 재배치 칼집을 삽입합니다.
- 형광체 및 콘솔의 파형에 대한 장치 위치를 다시 확인합니다.
- Palpate (또는 도플러와 감각) dorsalis pedis 및 후방 tibial을 포함하는 말단 하부 말단 동맥 펄스 는 장치의 삽입 전후. 환자의 의료 기록에 적절하게 문서화하십시오.
- 펄스 또는 도플러를 얻을 수 없는 경우, 장치의 측면에 있는 와이어 재도입 포트를 사용 하 여 낮은 사지 혈관 을 복용 하거나 다른 액세스를 사용 하 여 낮은 사지에 비 폐쇄성 흐름을 보장 하는 것이 좋습니다.
- 흐름이 막히면 환자를 CCU로 이송하기 전에 재관류 덮개를 놓습니다. 폐쇄성 흐름에 대한 위험이 높은 PAD 환자에서는 14 Fr 칼집을 배치하기 전에 재관류 칼집을 삽입하는 것을 강력히 고려합니다(즉, 위에 나열된 1.4단계 후).
- 중환자실(CCU)에서 PVAD로 치료받은 환자를 모니터링하여 사용 교육을 받은 인력에 의해 모니터링합니다.
2. 절차 후 치료
- 멸균 드레싱을 바르습니다.
- 피부에 들어갈 때 장치를 45° 각도로 배치합니다(재배치 칼집 아래에 거즈가 이 각도를 유지하는 데 도움이 될 수 있음). 이렇게 하지 않으면 동맥 절제술이 스며들어 혈종의 형성으로 이어질 수 있습니다. 장치 마이그레이션을 방지하고 출혈을 방지하기 위해 전방 압력으로 봉합사를 배치하는 것도 유용합니다.
참고: 무릎 고정기로 하부 사지를 확보하면 영향을 받는 사지를 구부리고 움직이지 않도록 환자에게 알림으로 장치 마이그레이션을 제한할 수 있습니다. 순환을 손상시키지 않도록 너무 단단히 고정해서는 안됩니다. - 일상적인 펄스 검사(만져볼 수 있는 또는 도플러)를 계속 수행합니다.
3. 포지셔닝
- 침대 옆 트랜스토라시 심초음파를 사용하여 초음파 의 가용성에 따라 이동 전이나 심장 ICU도착 시 즉시 적절한 장치 위치를 확인하십시오.
- 장치 위치를 평가하기 위해 기하장 축 뷰를 사용합니다. 기생 길축 뷰를 얻을 수 없는 경우 서브증식 뷰도 사용될 수 있다. 장치 입구에 대동맥 밸브에서 측정이상적으로 장치의 적절한 위치 지정을위한 3-4cm이어야한다.
- 심초음파를 사용하여 승모판과 관련된 장치의 위치를 기록합니다.
- 장치를 재배치해야 하는 경우 장치를 P2로 끄고 멸균 커버의 잠금 메커니즘을 풀어 장치를 진행하거나 철회합니다. 피그테일이나 입구가 승모 판막에 너무 가까우면 전진하거나 후퇴할 수 있습니다.
- 장치를 새 위치에 잠그고 새 위치를 문서화합니다.
- 이에 따라 장치를 원하는 수준의 지원 수준으로 늘립니다.
- 지원 수준을 높인 후 속도가 증가할 때 장치가 앞으로 이동할 수 있기 때문에 장치 위치를 다시 평가합니다.
참고: 장치가 대동맥 밸브를 가로질러 다시 당겨진 경우, 불소 검사 지침에 따라 Cath 실험실에서 재배치가 더 좋습니다.
4화 위닝
- 혈관 제기/ 이노트로프는 낮은 복용량에 또는 완전히 떨어져 짜낼 때 짜는 것을 고려하십시오. 혈역학은 CPO > 0.6W. 심방 압력(RAP) <12 mmHg 및 폐동맥 맥동지수(PAPI) >1.014를유지하는 것을 목표로 오른쪽 심실(RV) 혈역학을 주의 깊게 모니터링하기 위해 지속적으로 모니터링되어야 한다. 또한 심장 작업 및 최종 장기 관류를 모니터링하기 위해 2-6 시간마다 pH, 혼합 정맥 포화도 및 젖산을 얻는 것을 고려하십시오.
- CPO, PAPI, RAP, MAP 및 소변 출력을 지적하여 2 시간 동안 1-2 수준으로 전력을 감소시면 전력을 줄입니다. CPO가 < 0.6W를 떨어뜨리면 RAP가 증가하기 시작하면 소변 출력이 20mL/h 또는 MAP <60 mmHg로 > 감소하여 전력을 이전 수준으로 증가시게 됩니다.
5. 제거12
- 혈관 폐쇄 장치를 사용하여 큰 보어 칼집이 제거될 때 수행되는 장치의 완전한 배포와 함께 동맥 내약 액세스 사이트를닫습니다.14. 임시 혈관 부전 탐폰 또는 "건조 필드 폐쇄 기술"은 대형 보어 액세스사이트(15)의hemostasis를 보장하는 효과적이고 안전한 방법입니다.
- P1로 전화를 걸어 장치를 대어로 끌어당기고 P0으로 변경하고 카테터가 본체에서 꺼지면서 장치를 콘솔에서 분리합니다.
- 대동맥 역류의 위험으로 인해 P0의 대동맥 밸브를 가로질러 장치를 방치해서는 안됩니다.
- 수동 hemostasis를 고려하는 경우 ACT <150까지 기다렸다가 프랑스 크기당 3 분의 압력을 유지하십시오.
결과
표 1은 PVAD 이식35,36,37,38,39,40의안전성과효능을나타낸다.
PVAD 결과 최적화
PVAD는 결과를 최적화하기 위해 상당한 경험과 전문 지식이 필요한 리소스가 많은 개입입니다. 다음 모범 사례를 고려해야 합...
토론
PVAD의 위험과 합병증 최소화(표 2)
PVAD의 혈역학적 이점은 주요 출혈 및 급성 사지허혈(28,29)과같은 대형 보어 접근에서 합병증이 발생하면 현저하게 중화될 수 있다. 따라서 장치의 위험과 합병증을 최소화하는 것이 필수적입니다.
접근 부위 합병증을 줄이고 접근 시도 횟수를 줄이기 위해, 초음파 및 불소 지침은 대?...
공개
아디티야 바라드와즈 박사는 컨설턴트이자 프록터이며, 아비오메드(Abiomed) 스피커 국의 일원입니다.
미르 바시르 박사는 애보트 혈관, 아비오메드, 심혈관 시스템, 키시, 프로시리온 및 졸의 컨설턴트입니다.
감사의 말
없음
자료
| Name | Company | Catalog Number | Comments |
| 4 Fr-018-10 cm Silhouette Stiffened Micropuncture Set | Cook | G48002 | Microvascular access |
| 5 Fr Infiniti Pigtail Catheter | Cordis | 524-550S | pigtail catheter |
| Impella CP Intra-cardiac Assist Catheter | ABIOMED | 0048-0003 | Impella catheter kit |
참고문헌
- Holger, T., et al. Intraaortic Balloon Pump in Cardiogenic Shock Complicating Acute Myocardial Infarction. Circulation. 139 (3), 395-403 (2019).
- Hochman, J. S., et al. Early Revascularization in Acute Myocardial Infarction Complicated by Cardiogenic Shock. New England Journal of Medicine. 341 (9), 625-634 (1999).
- van Diepen, S., et al. Contemporary Management of Cardiogenic Shock: A Scientific Statement From the American Heart Association. Circulation. 136 (16), 232-268 (2017).
- Kolte, D. h. a. v. a. l., et al. Trends in Incidence, Management, and Outcomes of Cardiogenic Shock Complicating ST-Elevation Myocardial Infarction in the United States. Journal of the American Heart Association. 3 (1), 000590 (2014).
- Aditya, M., Sunil, R. V. Percutaneous Mechanical Circulatory Support Devices in Cardiogenic Shock. Circulation: Cardiovascular Interventions. 10 (5), 004337 (2017).
- Amit, A. P., et al. The Evolving Landscape of Impella Use in the United States Among Patients Undergoing Percutaneous Coronary Intervention With Mechanical Circulatory Support. Circulation. 141 (4), 273-284 (2020).
- Kajy, M., et al. Deploying Mechanical Circulatory Support Via the Axillary Artery in Cardiogenic Shock and High-Risk Percutaneous Coronary Intervention. The American Journal of Cardiology. 128, 127-133 (2020).
- Afana, M., et al. Transcaval access for the emergency delivery of 5.0 liters per minute mechanical circulatory support in cardiogenic shock. Catheterization and Cardiovascular Interventions. , 29235 (2020).
- Sandoval, Y., et al. Contemporary Arterial Access in the Cardiac Catheterization Laboratory. JACC: Cardiovascular Interventions. 10 (22), 2233-2241 (2017).
- Seto, A. H., et al. Real-Time Ultrasound Guidance Facilitates Femoral Arterial Access and Reduces Vascular Complications. JACC: Cardiovascular Interventions. 3 (7), 751-758 (2010).
- Mignatti, A., Friedmann, P., Slovut, D. P. Targeting the safe zone: A quality improvement project to reduce vascular access complications: Vascular Access Complications Postcardiac Catheterization. Catheterization and Cardiovascular Interventions. 91 (1), 27-32 (2018).
- Rihal, C. S., et al. 2015 SCAI/ACC/HFSA/STS Clinical Expert Consensus Statement on the Use of Percutaneous Mechanical Circulatory Support Devices in Cardiovascular Care: Endorsed by the American Heart Assocation, the Cardiological Society of India, and Sociedad Latino Americana de Cardiologia Intervencion; Affirmation of Value by the Canadian Association of Interventional Cardiology-Association Canadienne de Cardiologie d'intervention. Journal of the American College of Cardiology. 65 (19), 7-26 (2015).
- Burzotta, F., et al. Impella ventricular support in clinical practice: Collaborative viewpoint from a European expert user group. International Journal of Cardiology. 201, 684-691 (2015).
- Basir, M. B., et al. Improved Outcomes Associated with the use of Shock Protocols: Updates from the National Cardiogenic Shock Initiative. Catheterization and Cardiovascular Interventions. 93 (7), 1173-1183 (2019).
- Kaki, A., et al. Access and closure management of large bore femoral arterial access. Journal of Interventional Cardiology. 31 (6), 969-977 (2018).
- Basir, M. B., et al. Effect of Early Initiation of Mechanical Circulatory Support on Survival in Cardiogenic Shock. The American Journal of Cardiology. 119 (6), 845-851 (2017).
- Tehrani, B. N., et al. Standardized Team-Based Care for Cardiogenic Shock. Journal of the American College of Cardiology. 73 (13), 1659-1669 (2019).
- Ouweneel, D. M., et al. Percutaneous Mechanical Circulatory Support Versus Intra-Aortic Balloon Pump in Cardiogenic Shock After Acute Myocardial Infarction. Journal of the American College of Cardiology. 69 (3), 278-287 (2017).
- Alushi, B., et al. Impella versus IABP in acute myocardial infarction complicated by cardiogenic shock. Open Heart. 6 (1), 000987 (2019).
- Ginwalla, M., Tofovic, D. S. Current Status of Inotropes in Heart Failure. Heart Failure Clinics. 14 (4), 601-616 (2018).
- O'Neill, W. W., et al. Analysis of outcomes for 15,259 US patients with acute myocardial infarction cardiogenic shock (AMICS) supported with the Impella device. American Heart Journal. 202, 33-38 (2018).
- O'neill, W. W., et al. The Current Use of Impella 2.5 in Acute Myocardial Infarction Complicated by Cardiogenic Shock: Results from the USpella Registry. Journal of Interventional Cardiology. 27 (1), 1-11 (2014).
- Hernandez, G. A., et al. Trends in Utilization and Outcomes of Pulmonary Artery Catheterization in Heart Failure With and Without Cardiogenic Shock. Journal of Cardiac Failure. 25 (5), 364-371 (2019).
- Thayer, K., et al. Pulmonary Artery Catheter Usage and Mortality in Cardiogenic Shock. The Journal of Heart and Lung Transplantation. 39 (4), 54-55 (2020).
- Fincke, R., et al. Cardiac power is the strongest hemodynamic correlate of mortality in cardiogenic shock: A report from the SHOCK trial registry. Journal of the American College of Cardiology. 44 (2), 340-348 (2004).
- Lim, H. S., Gustafsson, F. Pulmonary artery pulsatility index: physiological basis and clinical application. European Journal of Heart Failure. 22 (1), 32-38 (2020).
- Korabathina, R., et al. The pulmonary artery pulsatility index identifies severe right ventricular dysfunction in acute inferior myocardial infarction. Catheterization and Cardiovascular Interventions. 80 (4), 593-600 (2012).
- Lauten, A., et al. Percutaneous left-ventricular support with the Impella-2.5-assist device in acute cardiogenic shock: results of the Impella-EUROSHOCK-registry. Circulation. Heart Failure. 6 (1), 23-30 (2013).
- Dixon, S. R., et al. A Prospective Feasibility Trial Investigating the Use of the Impella 2.5 System in Patients Undergoing High-Risk Percutaneous Coronary Intervention (The PROTECT I Trial): Initial U.S. Experience. JACC: Cardiovascular Interventions. 2 (2), 91-96 (2009).
- Abu-Fadel, M. S., et al. Fluoroscopy vs. Traditional guided femoral arterial access and the use of closure devices: A randomized controlled trial. Catheterization and Cardiovascular Interventions. 74 (4), 533-539 (2009).
- Lata, K., Kaki, A., Grines, C., Blank, N., Elder, M., Schreiber, T. Pre-close technique of percutaneous closure for delayed hemostasis of large-bore femoral sheaths. Journal of Interventional Cardiology. 31 (4), 504-510 (2018).
- Basir, M. B., et al. Feasibility of early mechanical circulatory support in acute myocardial infarction complicated by cardiogenic shock: The Detroit cardiogenic shock initiative. Catheterization and Cardiovascular Interventions. 91 (3), 454-461 (2018).
- Udesen, N. J., et al. Rationale and design of DanGer shock: Danish-German cardiogenic shock trial. American Heart Journal. 214, 60-68 (2019).
- Clinical Research. Protected PCI Community Available from: https://www.protectedpci.com/clinical-research/ (2020)
- Seyfarth, M., et al. A Randomized Clinical Trial to Evaluate the Safety and Efficacy of a Percutaneous Left Ventricular Assist Device Versus Intra-Aortic Balloon Pumping for Treatment of Cardiogenic Shock Caused by Myocardial Infarction. Journal of the American College of Cardiology. 52 (19), 1584-1588 (2008).
- Schrage, B., et al. Impella Support for Acute Myocardial Infarction Complicated by Cardiogenic Shock. Circulation. 139 (10), 1249-1258 (2019).
- Casassus, F., et al. The use of Impella 2.5 in severe refractory cardiogenic shock complicating an acute myocardial infarction. Journal of Interventional Cardiology. 28 (1), 41-50 (2015).
- Joseph, S. M., Brisco, M. A., Colvin, M., Grady, K. L., Walsh, M. N., Cook, J. L. Women With Cardiogenic Shock Derive Greater Benefit From Early Mechanical Circulatory Support: An Update From the cVAD Registry. Journal of Interventional Cardiology. 29 (3), 248-256 (2016).
- Lauten, A., et al. Percutaneous Left-Ventricular Support With the Impella-2.5-Assist Device in Acute Cardiogenic Shock. Circulation: Heart Failure. 6 (1), 23-30 (2013).
- Ouweneel, D. M., et al. Impella CP Versus Intra-Aortic Balloon Pump in Acute Myocardial Infarction Complicated by Cardiogenic Shock: The IMPRESS trial. Journal of the American College of Cardiology. , 23127 (2016).
- Badiye, A. P., Hernandez, G. A., Novoa, I., Chaparro, S. V. Incidence of Hemolysis in Patients with Cardiogenic Shock Treated with Impella Percutaneous Left Ventricular Assist Device. ASAIO Journal. 62 (1), 11-14 (2016).
재인쇄 및 허가
JoVE'article의 텍스트 или 그림을 다시 사용하시려면 허가 살펴보기
허가 살펴보기더 많은 기사 탐색
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. 판권 소유